La leucemia linfática crónica
La leucemia linfática crónica (LLC) es el tipo de leucemia más frecuente en los países occidentales.
La información proporcionada en www.fcarreras.org sirve para apoyar, no reemplazar, la relación que existe entre los pacientes/visitantes de este sitio web y su médico.
Información avalada por ![]()
Información revisada por la Dra. Rocío Parody Porras, Médico especialista en Hematología. Miembro de la Dirección de REDMO (Registro de Donantes de Médula Ósea) y del equipo médico de la Fundación. Colegio de Médicos de Barcelona (Co. 35205)
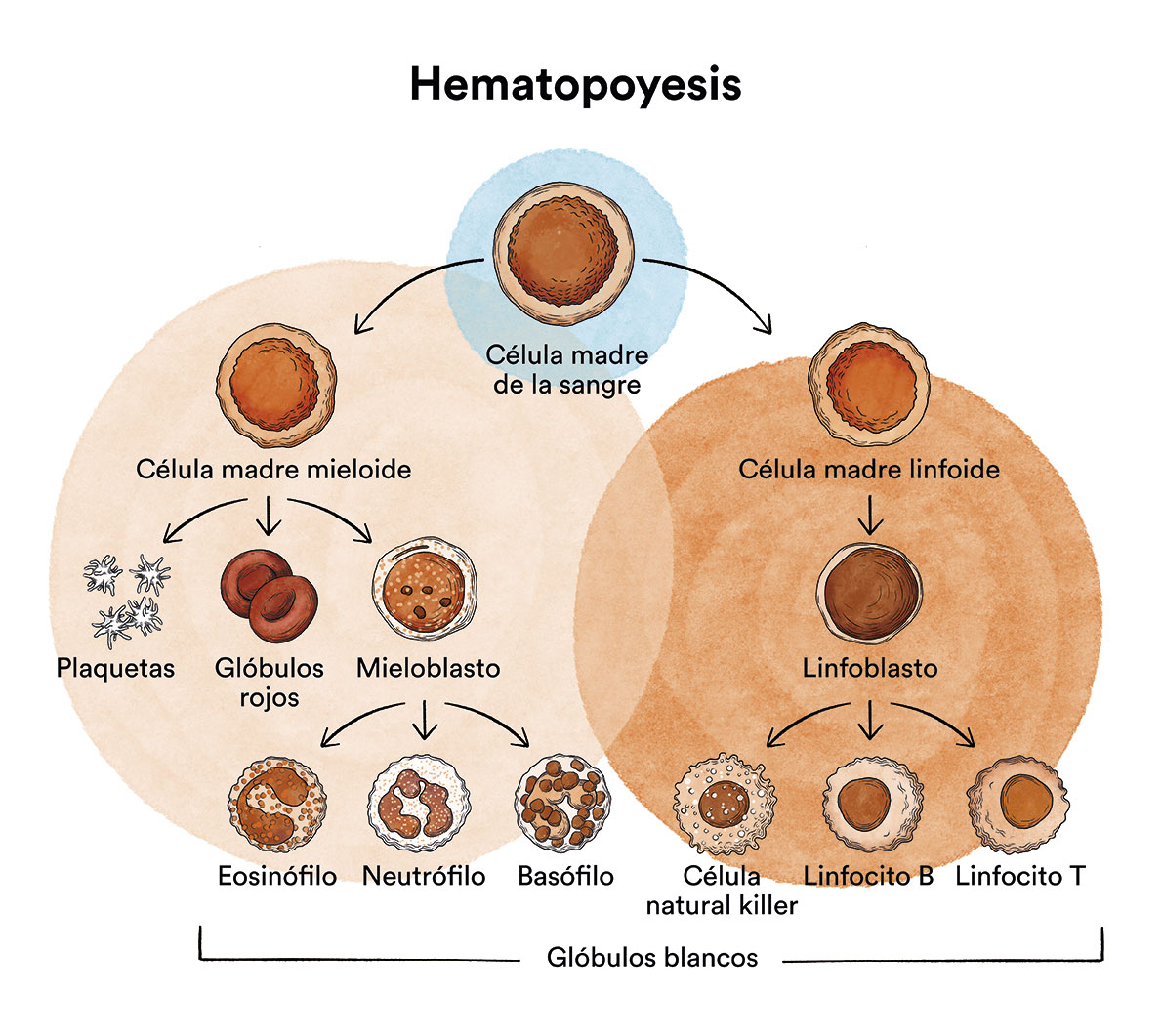
¿Cómo funciona la médula ósea y cuáles son los tipos de células sanguíneas?
La leucemia linfática crónica (LMC) es un tipo de cáncer de las células de la sangre que se origina en la médula ósea. Ver apartado Leucemia, médula ósea y células sanguíneas.
¿Qué es la leucemia linfática crónica y a quién afecta?
La leucemia linfática crónica (también denominada leucemia linfocítica crónica o LLC) es un tipo de síndrome linfoproliferativo crónico (SLPC) con expresión leucémica.
La LLC es un cáncer de la sangre en el que la médula ósea y los órganos del sistema linfático producen demasiados linfocitos B, un tipo de glóbulo blanco. En condiciones normales, los linfocitos B y T son los encargados de combatir las infecciones, bien mediante la producción de anticuerpos que atacan a los elementos nocivos que invaden o se producen en nuestro organismo (linfocitos B), bien atacándolos directamente (linfocitos T).
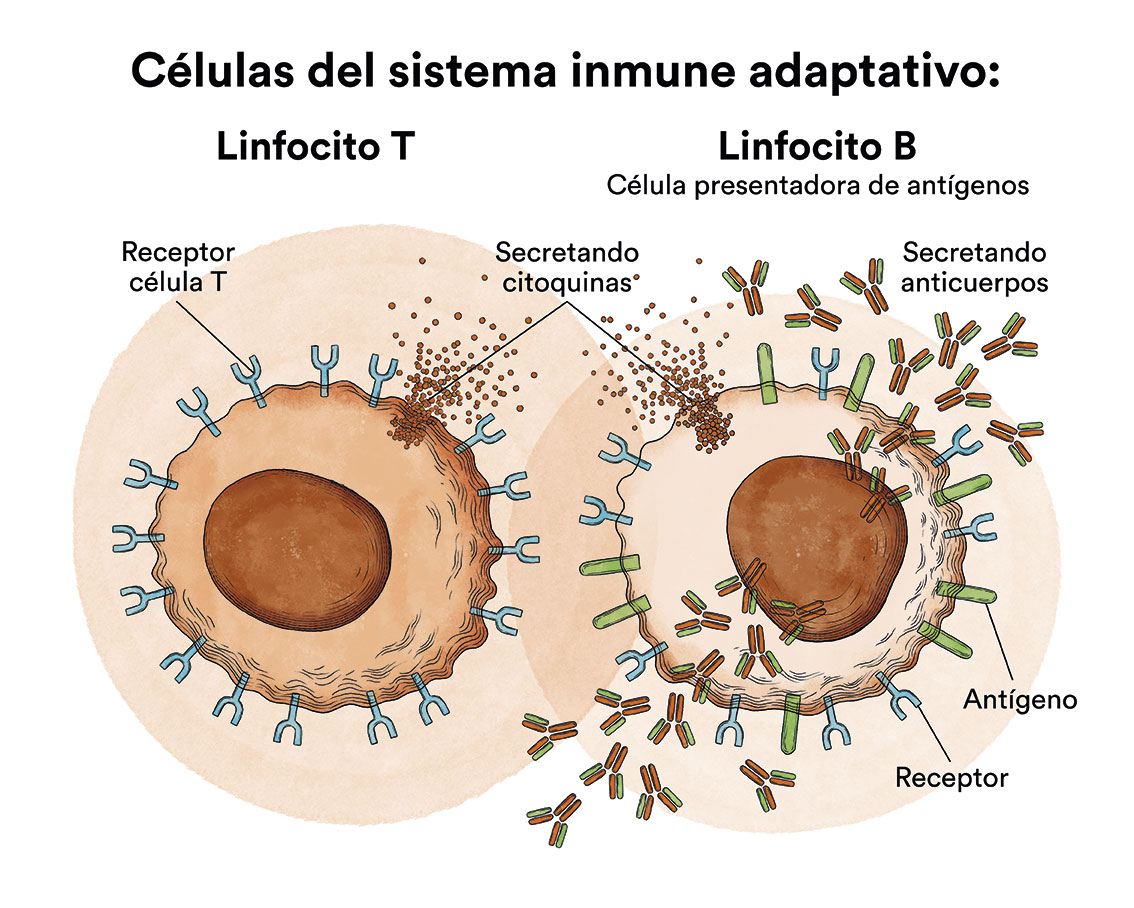
En la LLC, los linfocitos B infiltran progresivamente la médula ósea, los tejidos linfáticos (ganglios y bazo fundamentalmente) y otros órganos como por ejemplo el hígado. Las manifestaciones clínicas de la enfermedad son consecuencia de dicha infiltración que desplaza a los elementos normales de la sangre e impide el correcto funcionamiento de los órganos afectos. Adicionalmente, los linfocitos producidos no funcionan correctamente y no pueden cumplir su misión de defensa del organismo.
La LLC es la leucemia más frecuente en los países occidentales (20-40% del total de leucemias) siendo una enfermedad rara en países orientales. En España cada año se diagnostican alrededor de 30 nuevos casos por millón de habitantes, unos 1.400 nuevos casos cada año en España.
Habitualmente, la LLC afecta a personas mayores de 60 años (edad mediana de 70 años; tan sólo el 20% son menores de 65 años), siendo extremadamente excepcional en niños, y progresa muy lentamente. En muchos casos las personas que padecen esta enfermedad no presentan síntomas durante años, a veces nunca.
¿Cuáles son las causas de la leucemia linfática crónica?
Se desconoce por qué aparece la leucemia linfática crónica, si bien es la única leucemia en la que se ha descrito una mayor incidencia entre los miembros de la familia (5%).
La leucemia linfática crónica, como otros tipos de cáncer, no es contagiosa.
¿Cuáles son los síntomas de la leucemia linfática crónica?
Es frecuente que en las etapas iniciales de la leucemia linfática crónica los pacientes no noten ninguna molestia. La forma más frecuente de presentación de esta enfermedad es el hallazgo casual de una alteración analítica. En más del 80% de los pacientes la LLC se diagnostica por una analítica rutinaria o de forma casual ya que suelen estar totalmente asintomáticos.
En el resto de los casos, los principales síntomas pueden ser: astenia, adenopatías (aumento de tamaño de los ganglios linfáticos) e infecciones repetidas. No es extraño que haya esplenomegalia (inflamación del bazo) o hepatomegalia (aumento del tamaño del hígado) que pueden producir molestias abdominales. A diferencia de lo que ocurre en los linfomas, la fiebre, la sudoración nocturna y la pérdida de peso no son frecuentes (10%).
¿Cómo se diagnostica la leucemia linfática crónica?
Para establecer el diagnóstico de LLC se requiere una linfocitosis mantenida en sangre de ≥5 x 109 /l, junto con un estudio morfológico e inmunofenotípico compatible, así como estudios de citogenética y molecular que complementan el diagnóstico. El estudio medular con aspirado y biopsia (obtención de un cilindro de hueso de la cadera), exploración clásica antaño, suele limitarse en la actualidad a los pacientes menores de 70 años que requieren tratamiento. De igual modo, no es imprescindible realizar una biopsia de una de las adenopatías afectas, salvo si se sospecha la transformación de la LLC a un síndrome de Richter, una afección poco frecuente en la que la leucemia linfocítica crónica (LLC) se convierte en un tipo de linfoma de crecimiento rápido. También suele estudiarse qué territorios ganglionares están afectados mediante técnicas de imagen (sobre todo con la tomografía axial computarizada, conocida como TAC o escáner).
En Europa se acostumbra a utilizar la clasificación de Binet para caracterizar a la LLC. Se distinguen tres estadios diferenciados, según el número de grupos de tejido linfático afectados (ganglios linfáticos del cuello, ganglios linfáticos de la ingle, ganglios linfáticos de las axilas, bazo e hígado) y si el paciente tiene o no anemia (pocos glóbulos rojos) o plaquetopenia (muy pocas plaquetas).
- Estadio A de Binet: menos de tres áreas linfáticas agrandadas, no anemia ni plaquetopenia.
- Estadio B de Binet: tres o más áreas linfáticas agrandadas, no anemia ni plaquetopenia.
- Estadio C de Binet: anemia y/o plaquetopenia.
En Estados Unidos se acostumbra a establecer esta clasificación mediante el sistema Rai, que va desde 0 (sólo linfocitosis), 1 (se añaden adenopatías en los territorios anteriormente mencionados), 2 ( si bazo y /ó hígado están afectados), 3 (presencia de anemia por infiltración medular) y 4 (presencia de plaquetopenia por infiltración medular) Los estadios A y 0, de Binet y Rai respectivamente, serían de bajo riesgo, B y 1-2 serían de riesgo intermedio y C y 3-4 serían de riesgo alto.
¿Cuál es el tratamiento de la leucemia linfática crónica?
Los pacientes con una LLC en fase inicial (riesgo bajo) no suelen requerir tratamiento durante años y pueden llevar una vida normal, excepto por los periódicos controles a los que están obligados para controlar si la enfermedad progresa o se mantiene estable. A menudo, convivir con una enfermedad que requiere vigilancia sin tratamiento puede ser un reto emocional para muchos pacientes, pacientes, por lo que la comunicación con su médico es fundamental.
Los criterios para iniciar tratamiento son la presencia de:
- Síntomas sistémicos muy evidentes (fiebre, sudoración, pérdida de peso).
- Los criterios para iniciar tratamiento son la presencia de:
- Síntomas sistémicos muy evidentes (fiebre, sudoración, pérdida de peso).
- Adenopatías o esplenomegalia de gran tamaño que causen molestias al paciente.
- Infecciones de repetición.
- Aumento progresivo de la anemia y/o plaquetopenia.
- Tiempo de duplicación de los linfocitos muy rápido (duplicación de la linfocitosis en menos de 6 meses).
- Complicaciones autoinmunes (anemia y/o trombopenia) que no responden al tratamiento corticoide.
Los recuentos muy elevados de linfocitos no son, por si solos, criterio para iniciar el tratamiento.
Como alternativas terapéuticas existen varias opciones: Tratamientos basado en quimioinmunoterapia (punto 1) y tratamientos dirigidos
- Tratamiento basado en quimioterapia–inmunoterapia: que combina fludarabina, asociada a ciclofosfamida y Rituximab (anticuerpo monoclonal dirigido al CD20, marcador presente en los linfocitos). Este tratamiento estaría indicado sobre todo en pacientes jóvenes. En pacientes mayores de 65 años suele usarse la combinación de bendamustina y rituximab que se tolera mejor. En pacientes con comorbilidades otra opción es clorambuzil y obinotuzumab, otro anticuerpo monoclonal anti CD20.
- Tratamientos dirigidos a moléculas específicas:
- Inhibidores de a tirosina quinasa de Burton como ibrutinib o acalabrutinib, que puede combinarse con Rituximab. De elección en los pacientes con alteración de TP53.
- Inhibidores de BCL2 como venetoclax en monotrapia si bien se ha aprobado recientemente para ser usado con obinotuzumab, otro anticuerpo monoclonal anti CD20. Indicado en pacientes donde ibrutinib está contraindicado.
- Idelalisib (otro inhibidor selectivo de un tipo específico de quinasa) asociado a rituximab, aprobado para LLC que ha recibido al menos un tratamiento previo, o bien como tratamiento de primera línea en presencia de deleción en 17p o mutación de TP53 en pacientes que no son adecuados para recibir ningún otro tratamiento.
Por tanto, la elección de una u otra estrategia dependerá de la disponibilidad de terapias, de la edad del paciente y tolerancia, y de la presencia de factores de alto riesgo como la mutación TP53 y la del(17p)
Igualmente hay que tener presente el tratamiento de soporte, ya que al ser una enfermedad crónica y que condiciona cierto grado de alteración del sistema inmunológico que nos previene de infecciones, junto con el tratamiento puede ser necesario poner tratamiento antibiótico de profilaxis (como el cotrimoxazol) o bien a veces soporte con inmunoglobulinas.
Estas terapias, en general bien toleradas, son muy efectivas y, en ocasiones, permiten alcanzar una remisión molecular de la enfermedad, situación en la que no es posible detectarla ni tan siquiera empleando las técnicas de laboratorio más sofisticadas. A pesar de ello, ninguno de estos tratamientos permite la curación de la LLC, si bien las remisiones alcanzadas pueden mantenerse durante años.
A diferencia de otras leucemias, la LLC no se suele tratar con un trasplante de progenitores hematopoyéticos debido a la avanzada edad de la mayoría de los pacientes. Con todo, los pacientes jóvenes con una LLC agresiva pueden beneficiarse de esta medida terapéutica si disponen de un donante histocompatible, al ser ésta la única terapia que permite curar la enfermedad.
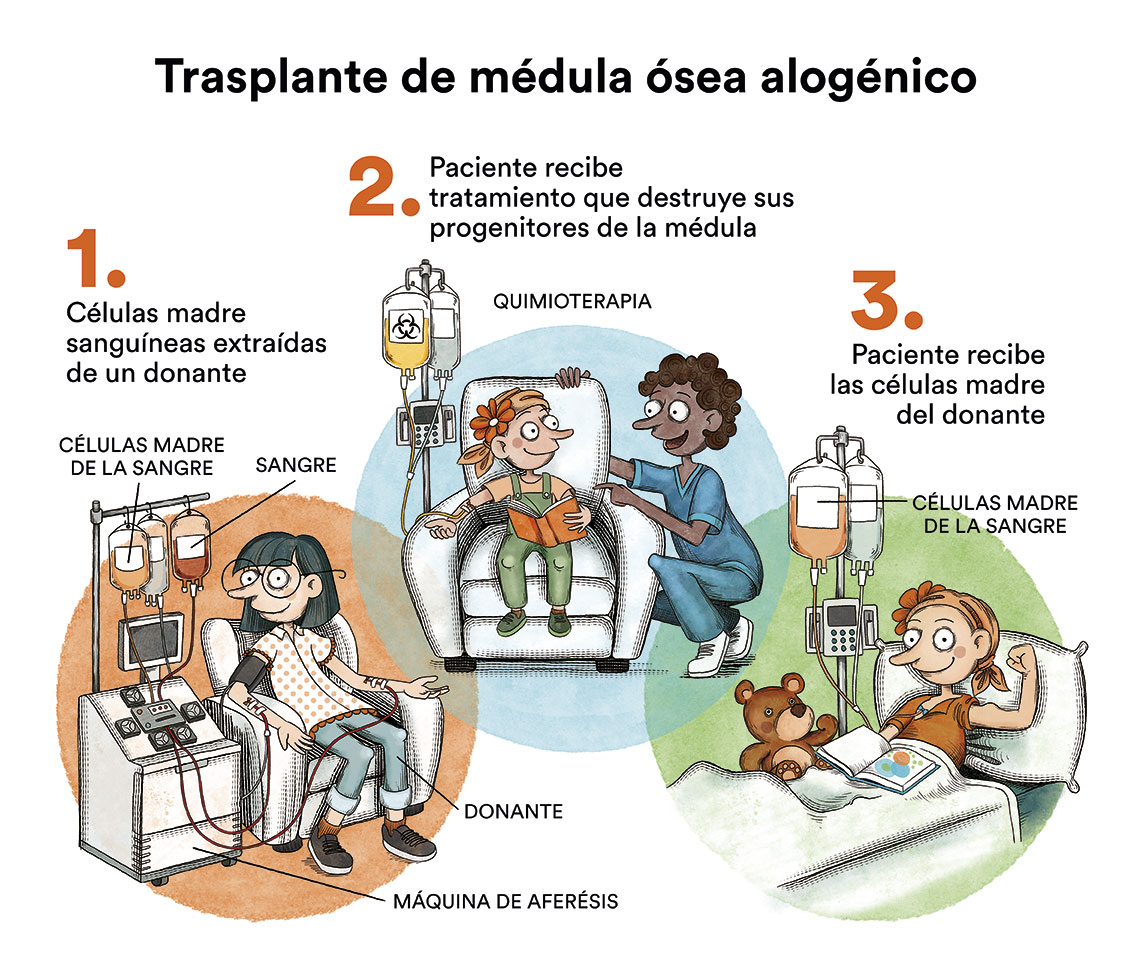
El trasplante autólogo de progenitores hematopoyéticos, si bien se empleó durante años con la finalidad de prolongar la duración de la remisión, ha sido prácticamente abandonado por no ser nunca curativo y la disponibilidad de los nuevos esquemas terapéuticos antes mencionados.
Los pacientes que han sufrido una trasformación a Síndrome de Richter deben ser tratados como un linfoma agresivo (ver capítulo de linfomas no Hodgkin).
¿Qué pronóstico tienen los pacientes de leucemia linfática crónica?
El pronóstico de un paciente con LLC es sumamente variable dependiendo de la presencia o ausencia de una serie de factores pronósticos como son: el estadio de la enfermedad, el tiempo de duplicación de la cifra de linfocitos, la elevación de beta2 microglobulina en sangre, la presencia de determinadas alteraciones citogenéticas (trisomía 12 o deleciones del cromosoma 11 o 17), el incremento de determinados marcadores séricos, como la expresión de las proteínas ZAP-70 o CD38, la presencia de la mutación de la TP53, y el estado mutacional en la región variable del gen de las inmunoglobulinas. Así por ejemplo los pacientes con mutaciones en la región variable del gen de la inmunoglobulina tienen un mejor pronóstico ya que tienden a progresar muy lentamente, no suelen requerir tratamiento, y pueden vivir muchos años.
Con las nuevas terapias aprobadas para la LLC (ibrutinib y similares, y los inhibidores de BCL2 como venetoclax) el pronóstico de los pacientes que clásicamente era más desfavorable ha mejorado mucho, si bien existen determinados subgrupos (como los que presentan la mutación TP53 y/o la deleción del cromosoma 17) que continúan teniendo una pobre respuesta a los tratamientos.
El 5-10% de los pacientes con LLC sufren una evolución a una variedad agresiva de linfoma, denominada Síndrome de Richter, que requiere de tratamiento quimioterápico intensivo.
En un porcentaje pequeño de pacientes (5%) presentan (antes o después del diagnóstico de LLC) segundas neoplasias (piel, tracto digestivo y pulmón).
Enlaces de interés sobre temas médicos relacionados con leucemia linfática crónica
- Información sobre la leucemia linfática crónica. AEAL
- Tratamiento de la leucemia linfática crónica. National Cancer Institute
- ¿Qué es la leucemia linfática crónica? American Cancer Society
- Guía nacional de LLC (Grupo español de la LLC). 3ra edición febrero 2019
Enlaces de interés sobre otros temas relacionados con la leucemia linfática crónica
TRASPLANTE DE MÉDULA ÓSEA
- Guía del Trasplante de Médula Ósea. Fundación Josep Carreras
- ¿Qué es el HLA y cómo funciona? Fundación Josep Carreras
- La Enfermedad Injerto contra Receptor. Fundación Josep Carreras
- Historia del Trasplante de Médula Ósea. Fundación Josep Carreras
- ¿Cómo se realiza la búsqueda de un donante compatible anónimo? Fundación Josep Carreras
ALIMENTACIÓN
- ¿Cómo mantener una alimentación saludable durante el tratamiento? Fundación Josep Carreras
- Guía de nutrición. Leukemia & Lymphoma Society
OTROS
- Ideas sobre qué llevarme a una cámara de aislamiento. Fundación Josep Carreras contra la leucemia
- Consejos de viaje para personas con cáncer. Fundación Josep Carreras contra la leucemia
- Manual de fisioterapia en pacientes hematológicos y trasplantados. Fundación Josep Carreras contra la leucemia
- Prevención y tratamiento de la mucositis oral. Fundación Josep Carreras contra la leucemia
- La higiene bucodental en el paciente onco-hematológico. Fundación Josep Carreras contra la leucemia
- Manual fertilidad: Padecer un cáncer de la sangre y ser padre o madre. Fundación Josep Carreras contra la leucemia
- El cuidado de la piel en el paciente onco-hematológico. Fundación Josep Carreras contra la leucemia
- Manual Estética Oncológica. Fundación Josep Carreras contra la leucemia
- Leucemia y sexualidad. Fundación Josep Carreras contra la leucemia
- 7 formas de ponerse un pañuelo. Fundación Josep Carreras contra la leucemia
Enlaces de interés: entidades locales/provinciales o estatales que pueden proveerte de recursos y servicios especializados en leucemia o en pacientes oncológicos:
En España existe un gran tejido asociativo para pacientes con cáncer hematológico que, en muchos casos, puede informarte, asesorarte e incluso, realizar algunos trámites Estos son los contactos de algunas de ellas por Comunidades Autónomas:
Todas estas organizaciones son externas a la Fundación Josep Carreras.
ESTATAL
- AMILO (Asociación Española de Amiloidosis)
- CEMMP (Comunidad Española de Pacientes de Mieloma Múltiple) Comunidad Española de Pacientes con Mieloma Múltiple | CEMMP (comunidadmielomamultiple.com)
- AEAL (ASOCIACIÓN ESPAÑOLA DE AFECTADOS POR LINFOMA, MIELOMA y LEUCEMIA)
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana o llamando al 900 100 036 (24h).
- AELCLES (Agrupación Española contra la Leucemia y Enfermedades de la Sangre)
- CEMMP (Comunidad Española de Pacientes de Mieloma Múltiple)
- FUNDACIÓN JOSEP CARRERAS CONTRA LA LEUCEMIA
- FUNDACIÓN SANDRA IBARRA
- GEPAC (GRUPO ESPAÑOL DE PACIENTES CON CÁNCER)
- MPN España (Asociación de Afectados Por Neoplasias Mieloproliferativas Crónicas)
ANDALUCÍA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ALUSVI (ASOCIACIÓN LUCHA Y SONRÍE POR LA VIDA). Sevilla
- APOLEU (ASOCIACIÓN DE APOYO A PACIENTES Y FAMILIARES DE LEUCEMIA). Cádiz
ARAGÓN
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ASPHER (ASOCIACIÓN DE PACIENTES DE ENFERMEDADES HEMATOLÓGICAS RARAS DE ARAGÓN)
- DONA MÉDULA ARAGÓN
ASTURIAS
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ASTHEHA (ASOCIACIÓN DE TRASPLANTADOS HEMATOPOYÉTICOS Y ENFERMOS HEMATOLÓGICOS DE ASTURIAS)
CANTABRIA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
CASTILLA LA MANCHA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
CASTILLA LEÓN
- ABACES (ASOCIACIÓN BERCIANA DE AYUDA CONTRA LAS ENFERMEDADES DE LA SANGRE)
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ALCLES (ASOCIACIÓN LEONESA CON LAS ENFERMEDADES DE LA SANGRE). León.
- ASCOL (ASOCIACIÓN CONTRA LA LEUCEMIA Y ENFERMEDADES DE LA SANGRE). Salamanca.
CATALUÑA
- ASSOCIACIÓ FÈNIX. Solsona
- FECEC (FEDERACIÓ CATALANA D’ENTITATS CONTRA EL CÁNCER
- FUNDACIÓ KÁLIDA. Barcelona
- FUNDACIÓ ROSES CONTRA EL CÀNCER. Roses
- LLIGA CONTRA EL CÀNCER COMARQUES DE TARRAGONA I TERRES DE L’EBRE. Tarragona
- MielomaCAT
- ONCOLLIGA BARCELONA. Barcelona
- ONCOLLIGA GIRONA. Girona
- ONCOLLIGA COMARQUES DE LLEIDA. Lleida
- ONCOVALLÈS. Vallès Oriental
- OSONA CONTRA EL CÀNCER. Osona
- SUPORT I COMPANYIA. Barcelona
- VILASSAR DE DALT CONTRA EL CÀNCER. Vilassar de Dalt
COMUNIDAD VALENCIANA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ASLEUVAL (ASOCIACIÓN DE PACIENTES DE LEUCEMIA, LINFOMA, MIELOMA Y OTRAS ENFERMEDADES DE LA SANGRE DE VALENCIA)
EXTREMADURA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- AFAL (AYUDA A FAMILIAS AFECTADAS DE LEUCEMIAS, LINFOMAS; MIELOMAS Y APLASIAS)
- AOEX (ASOCIACIÓN ONCOLÓGICA EXTREMEÑA)
GALICIA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ASOTRAME (ASOCIACIÓN GALLEGA DE AFECTADOS POR TRASPLANTES MEDULARES)
ISLAS BALEARES
- ADAA (ASSOCIACIÓ D’AJUDA A L’ACOMPANYAMENT DEL MALALT DE LES ILLES BALEARS)
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
ISLAS CANARIAS
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- AFOL (ASOCIACIÓN DE FAMILIAS ONCOHEMATOLÓGICAS DE LANZAROTE)
- FUNDACIÓN ALEJANDRO DA SILVA
LA RIOJA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
MADRID
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- AEAL (ASOCIACIÓN ESPAÑOLA DE LEUCEMIA Y LINFOMA)
- CRIS CONTRA EL CÁNCER
- FUNDACIÓN LEUCEMIA Y LINFOMA
MURCIA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
NAVARRA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
PAÍS VASCO
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- PAUSOZ-PAUSO. Bilbao
CIUDADES AUTÓNOMAS DE CEUTA Y MELILLAS
- AECC CEUTA (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER)
- AECC MELILLA (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER)
Apoyo y ayuda
Te invitamos también a seguirnos a través de nuestras redes sociales principales (Facebook, Twitter e Instagram) en las que, a menudo, compartimos testimonios de superación.
Si resides en España, también puedes ponerte en contacto con nosotros enviándonos un correo electrónico a imparables@fcarreras.es para que te ayudemos a ponerte en contacto con otras personas que han superado esta enfermedad.
* De acuerdo con la Ley 34/2002 de Servicios de la Sociedad de la Información y el Comercio Electrónico (LSSICE), la Fundación Josep Carreras contra la Leucemia informa que toda la información médica disponible en www.fcarreras.org ha sido revisada y acreditada por el Dr. Enric Carreras Pons, Colegiado nº 9438, Barcelona, Doctor en Medicina y Cirugía, Especialista en Medicina Interna, Especialista en Hematología y Hemoterapia y Consultor senior de la Fundación; y por la Dra. Rocío Parody Porras, Colegiada nº 35205, Barcelona, Doctora en Medicina y Cirugía, Especialista en Hematología y Hemoterapia y adscrita a la Dirección médica del Registro de Donantes de Médula Ósea (REDMO) de la Fundación).
Información revisada en noviembre de 2023.


