La leucemia mielomonocítica crónica
Hasta hace pocos años, la leucemia mielomonocítica crónica se clasificaba como un tipo de síndrome mielodisplásico. El hecho de que, además de la displasia, se produzca un exceso de monocitos, ha llevado a clasificarla aparte como neoplasia mielodisplásica/mieloproliferativa.
La información proporcionada en www.fcarreras.org sirve para apoyar, no reemplazar, la relación que existe entre los pacientes/visitantes de este sitio web y su médico.

Ángel
Leucemia mielomonocítica crónica.
“En 2020 me sometí a un trasplante de medula de un donante anónimo localizado por el programa REDMO de la Fundación Josep Carreras. Un año antes me diagnosticaron una leucemia mielomonocítica crónica y me daban dos o tres años de vida. Pero entre el fantástico equipo del hospital y la Fundación Josep Carreras, se obró el milagro. No fue fácil. Yo soy de Zaragoza y me trasladaron a Barcelona. Tras mes y medio hospitalizado, estuve en un piso de acogida durante tres meses cerca de Barcelona. La recuperación fue bien, poco a poco, iba encontrándome mejor. ¡Nunca me he sentido mejor atendido! No hay día que no me acuerde de mi donante, del equipo de médicos que me cuidaron y, sobre todo, de la Fundación Josep Carreras”.
Información avalada por ![]()
Información proporcionada por el Dr. Enric Carreras Pons. Doctor en Medicina y Cirugía, Especialista en Medicina Interna, Especialista en Hematología y Hemoterapia y Director Médico de la Fundación Josep Carreras. Colegio de Médicos de Barcelona (Co. 9438).
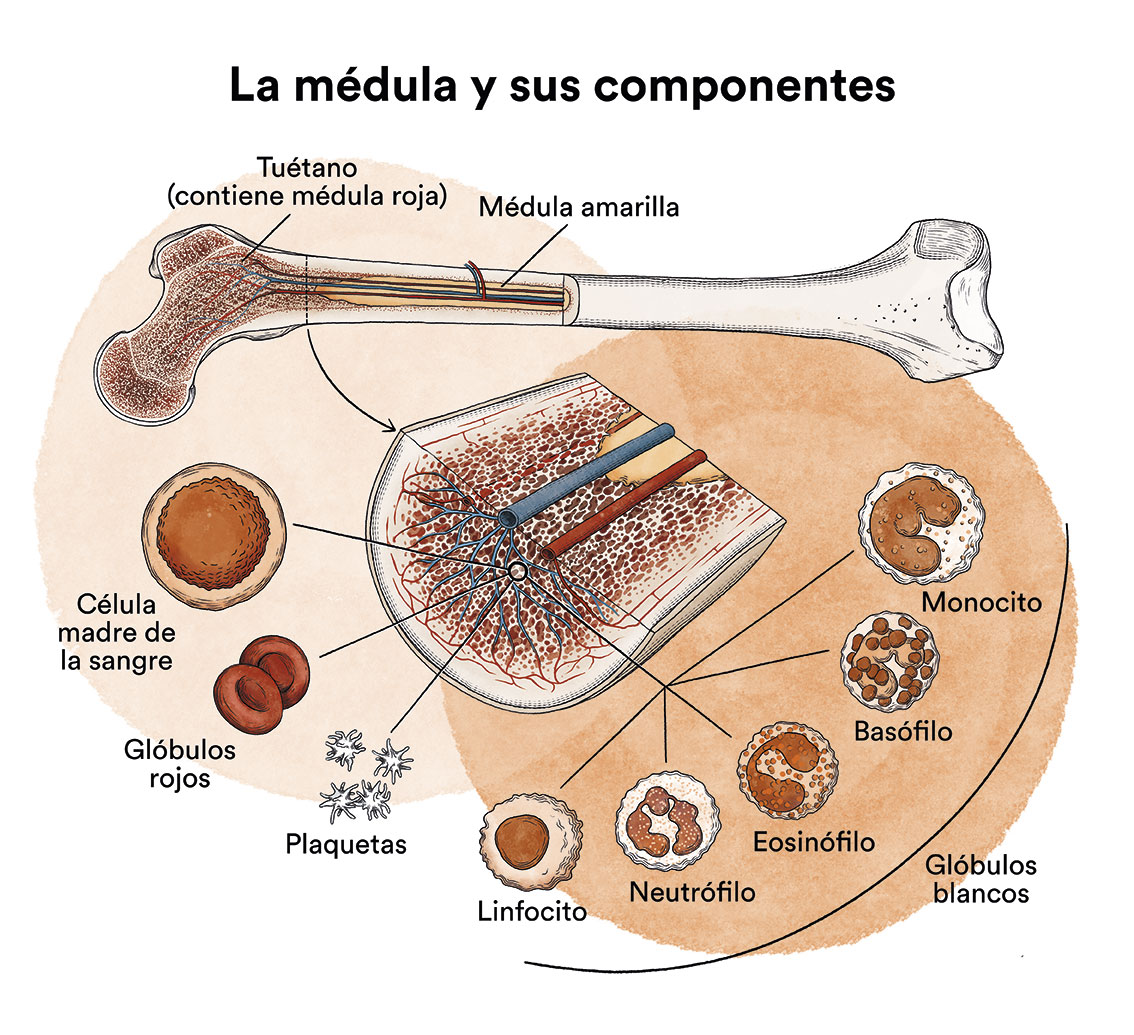
¿Cómo funciona la médula ósea y cuáles son los tipos de células sanguíneas?
La leucemia mielomonocítica crónica (LMMC) es un tipo de cáncer de las células de la sangre y de la médula ósea. Ver apartado Leucemia, médula ósea y células sanguíneas.
¿Qué es la leucemia mielomonocítica crónica y a quién afecta?
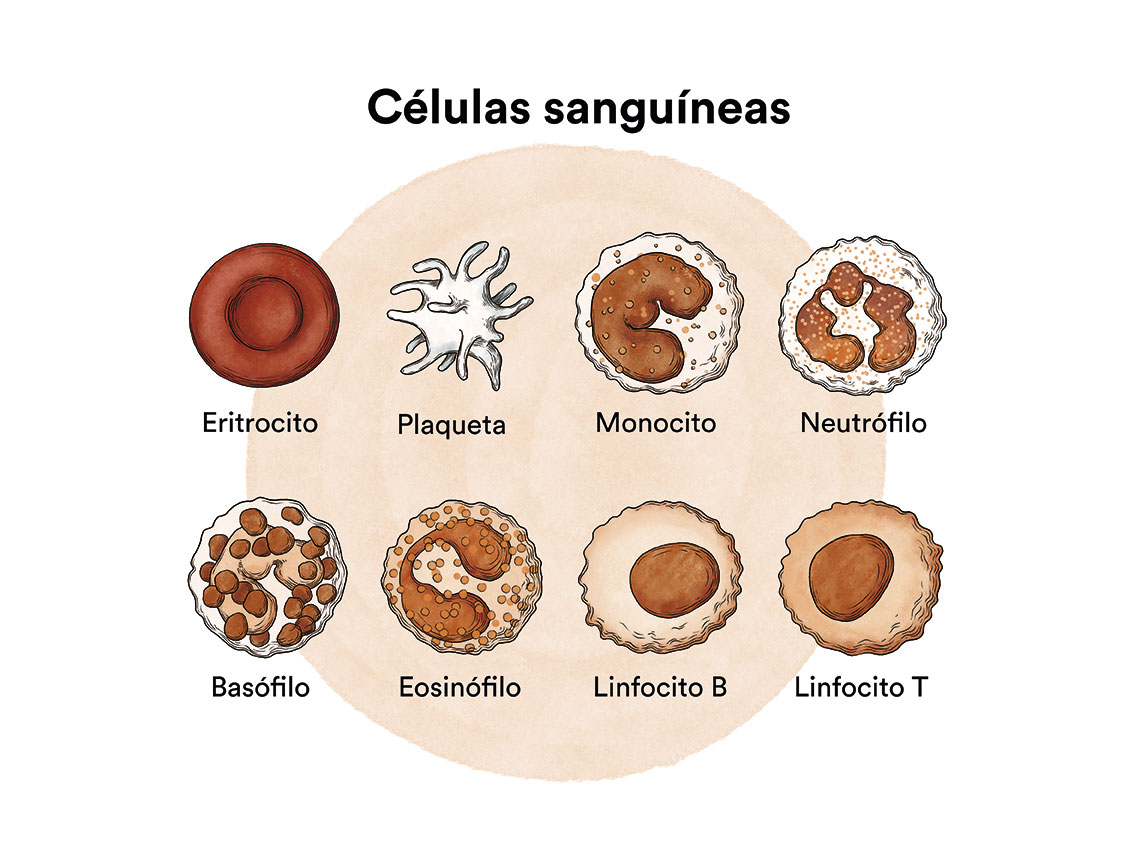
La leucemia mielomonocítica crónica (LMMC) es un tipo de enfermedad de la médula ósea, órgano encargado de fabricar las células de la sangre (glóbulos rojos, glóbulos blancos y plaquetas). En condiciones normales estas células se reproducen y maduran en la médula ósea hasta salir y circular por la sangre. En a leucemia mielomonocítica crónica la médula ósea fabrica estas células de forma anómala, tanto en número como en maduración o funcionamiento, y estas anomalías se detectan en la sangre cuando hacemos una analítica (hemograma) y miramos la sangre al microscopio.
En la LMMC, la célula que no funciona como debiera y aumenta de forma descontrolada son los monocitos, un tipo de glóbulo blanco de la sangre. Los monocitos, junto con otros glóbulos blancos llamados neutrófilos, son las dos células principales que ingieren y matan microbios en la sangre. Cuando los monocitos salen de la sangre y entran al tejido, se convierten en macrófagos. Los macrófagos son los monocitos en acción: pueden combatir infecciones en los tejidos, ingerir células muertas y ayudar a otras células, como los linfocitos, a llevar a cabo sus funciones inmunitarias.
Como todas las células sanguíneas, los monocitos surgen a partir de células productoras de sangre inmaduras llamadas “células madre”. En la LMMC, demasiadas células madre se han transformado en monocitos. Con el tiempo, los monocitos se acumulan en la médula ósea y en otros órganos e interfieren con la producción normal de otros tipos de células sanguíneas, entre ellos los glóbulos rojos (que transportan oxígeno a todos los tejidos del cuerpo) y las plaquetas (que forman coágulos para ayudar a detener el sangrado ante una herida).
La leucemia mielomonocítica crónica afecta principalmente a personas mayores de 60 años en el momento del diagnóstico.
Es importante diferenciar la leucemia mielomonocítica crónica de la leucemia mieloide crónica que, pese a lo parecido de su nombre, son entidades totalmente diferentes.
¿Cómo se clasifica la leucemia mielomonocítica crónica?
La leucemia mielomonocítica crónica (LMMC) se clasifica en varios subtipos en función del número de células inmaduras (blastos) en la médula ósea:
Tipo 0: hay menos de un 5% de blastos en la médula ósea y menos de un 2% en sangre.
Tipo 1: hay entre un 5% y un 9% de blastos en la médula ósea y entre un 2% y un 4% en sangre.
Tipo 2: hay entre un 10% y un 19% de blastos en la médula ósea y entre un 5% y un 19% en sangre.
¿Cuáles son las causas de la leucemia mielomonocítica crónica?
Se desconoce por qué aparece la leucemia mielomonocítica crónica, pero en la mayoría de los casos, son enfermedades adquiridas relacionadas con el envejecimiento o son debidas a la exposición ambiental, laboral o no, a sustancias tóxicas o tratamientos como la radioterapia y/o quimioterapia, entre otros.
La leucemia mielomonocítica crónica, como otros tipos de cáncer, no es contagiosa. Ver apartado Leucemia, médula ósea y células sanguíneas.
¿Cuáles son los síntomas de la leucemia mielomonocítica crónica?
Es frecuente que en las etapas iniciales de la leucemia mielomonocítica crónica los pacientes no noten ninguna molestia. En estos casos, habitualmente el diagnóstico se descubre tras unos resultados de recuentos bajos de células sanguíneas en una analítica de control o para otros procesos médicos.
En los casos en los que el paciente no se encuentra bien y acude a su médico, los síntomas y su gravedad dependerá del tipo de células afectadas y de cuan bajos sean los recuentos sanguíneos.
Si hay anemia por disminución de los glóbulos rojos es frecuente el cansancio y la debilidad (cuando es grave se puede notar mareo, palpitaciones, sudor…). En casos más graves puede haber síntomas derivados de la disminución de glóbulos blancos y/o plaquetas que provocan infecciones y/o hemorragias, respectivamente.

Puede haber petequias (puntos rojos en la piel del tamaño de una cabeza de alfiler), moretones y sangrado debido a la trombocitopenia (cantidad insuficiente de plaquetas).
Además, dado que la médula ósea trabaja a mayor ritmo de lo normal, el hígado y el bazo pueden aumentar de tamaño para que también contribuyan a esta proliferación; este aumento de tamaño puede dar molestias en la barriga (hinchazón, dolor, estreñimiento …).
También puede haber síntomas como cansancio, falta de apetito, pérdida de peso, picor (es lo que llaman síntomas constitucionales).
¿Cómo se diagnostica la leucemia mielomonocítica crónica?
Normalmente no es posible confirmar el diagnóstico de leucemia mielomonocítica crónica (LMMC) con un solo análisis sanguíneo. Para confirmar el diagnóstico, se debe realizar un seguimiento del paciente por un tiempo, repetir las pruebas de laboratorio y evaluar los resultados para descartar otros síndromes mielodisplásicos y neoplasias mieloproliferativas. Es necesario analizar los resultados de un frotis de sangre y una aspiración y biopsia de médula ósea para poder diagnosticar la leucemia mielomonocítica crónica.
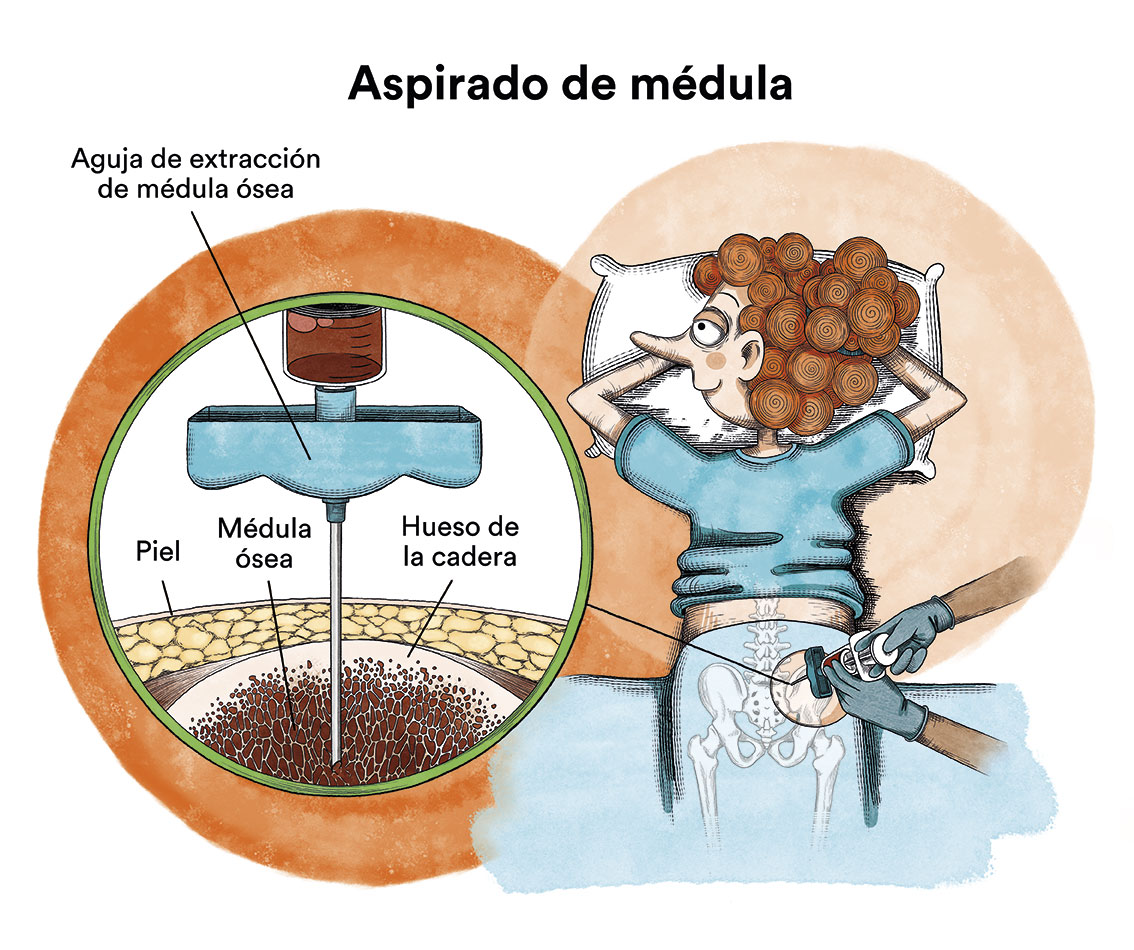
En estos análisis, los resultados arrojan:
– Nivel alto y persistente de monocitos en la sangre (más de 1,000 monocitos por microlitro de sangre [1,000/µl])
– Ningún indicio del cromosoma Philadelphia (que sí se observa en la leucemia mieloide crónica, entidad diferente como hemos comentado anteriormente)
– Aumento en la cantidad de eosinófilos (un tipo de glóbulo blanco); si el conteo de eosinófilos está elevado, también se recomienda realizarle al paciente una prueba para detectar cambios genéticos relacionados con los factores de crecimiento de las plaquetas
– Menos del 20% de células blásticas en la sangre y la médula ósea; los blastos incluyen mieloblastos, monoblastos y promonocitos (tipos de glóbulos blancos inmaduros)
– Cambios anormales en uno o más tipos de las células precursoras que se convierten en glóbulos rojos, ciertos glóbulos blancos o plaquetas; estas anomalías se conocen como “displasias”, lo que implica un crecimiento anormal de las células.
Además de los estudios básicos en sangre y medula ósea (morfología, recuento, inmunofenotipo), los estudios citogenéticos (para detectar anomalías cromosómicas concretas) y estudios moleculares (para detectar alteraciones genéticas especificas) son fundamentales para tipificar y clasificar la enfermedad. Determinadas alteraciones genéticas y moleculares se correlacionan con la sensibilidad al tratamiento y el pronóstico. Aproximadamente el 30% de los pacientes con leucemia mielomonocítica crónica tienen anomalías cromosómicas. Entre el 1% y el 4% de los pacientes con leucemia mielomonocítica crónica tienen una anomalía llamada “translocación”, en la que una parte de un cromosoma se desprende y se adhiere a otro cromosoma, lo que puede provocar el desarrollo de un oncogén (gen causante del cáncer).

En la LMMC, la translocación a veces incluye los genes PDGFR-β y TEL. Puede que los pacientes que presentan mutaciones de los genes PDGFR-β y TEL respondan de manera favorable al tratamiento con el medicamento mesilato de imatinib (Gleevec®). La anomalía citogenética más frecuente en la leucemia mielomonocítica crónica es una copia adicional del cromosoma 8. Esta anomalía está asociada con un pronóstico desfavorable.
 Para establecer el nivel de riesgo de cada uno de los síndromes mielodisplásicos se utiliza un sistema pronóstico consensuado internacionalmente que está en constante revisión. Dicho de otro modo, es un sistema que pretende dilucidar con mayor precisión si la enfermedad será más o menos agresiva. Este índice se llama IPSS-R y se ha realizado a partir de los datos de miles de pacientes a nivel internacional.
Para establecer el nivel de riesgo de cada uno de los síndromes mielodisplásicos se utiliza un sistema pronóstico consensuado internacionalmente que está en constante revisión. Dicho de otro modo, es un sistema que pretende dilucidar con mayor precisión si la enfermedad será más o menos agresiva. Este índice se llama IPSS-R y se ha realizado a partir de los datos de miles de pacientes a nivel internacional.
Este índice se basa en:
- el número de blastos en la médula ósea
- tipo de células sanguíneas que están alteradas (hemoglobina y plaquetas)
- si las células de la médula ósea presentan cromosomas alterados.
El Grupo Español de Síndromes Mielodisplásicos (GESMD) desarrolló a partir de un grupo de pacientes españoles una escala pronóstica para la LMMC, el CPSS (de sus siglas en inglés). Además, confirmó la utilidad de dicha escala en un grupo independiente de pacientes de centros internacionales.
Sistema Pronóstico de la Leucemia Mielomonocítica Crónica (CPSS)
| Variable | 0 | 1 | 2 |
| Diagnóstico de la OMS | LMMC-1 | LMCC-2 | |
| Variante según la FAB | Variante Mielodisplásica | Variante Mieloproliferativa | |
| Dependencia transfusional | No | Si | |
| Categoría Citogénica | Bajo riesgo | Riesgo intermedio | Alto riesgo |
Una persona puede tener una LMMC cuyo riesgo bajo, intermedio, o alto. Los médicos pueden usar ese riesgo mayor o menor para recomendar el tratamiento más adecuado. Una persona con enfermedad de bajo riesgo podría sobrevivir años con muy pocos síntomas o ninguno y puede que no necesite ningún tratamiento. Una persona con un riesgo intermedio, o alto puede necesitar iniciar algún tipo de terapia. Sin embargo, cada persona puede responder de manera diferente al tratamiento. La edad de la persona, la salud general y otros factores influyen y mucho, en la respuesta de la enfermedad y en cómo se toleran los fármacos. El médico tendrá en cuenta también todos esos factores al recomendar el tratamiento. Existen otros scores pronósticos que incluyen, además de la citogenética, a presencia de factores moleculares como ASXL1, NRAS, SEPB1 y RUNX1, que son igualmente clave para la elección del tratamiento ideal.
¿Cuál es el tratamiento de la leucemia mielomonocítica crónica?
 No existe un tratamiento estándar para la LMMC. El tratamiento puede incluir la administración de dosis estándares o dosis bajas de citarabina (Cytosar-U®), etopósido (VePesid®) e hidroxiurea (Hydrea®). El tratamiento con estos medicamentos ha resultado útil para un número pequeño de pacientes. Otros medicamentos aprobados para el tratamiento de la leucemia mielomonocítica crónica son la azacitidina (Vidaza®) y la decitabina (Dacogen®). Estos medicamentos, que se conocen como “agentes hipometilantes”, afectan a la forma en que los genes son controlados. Parecen ayudar a prevenir que las células anormales en la médula ósea se dividan para formar nuevas células y aumentan su susceptibilidad a la muerte. Los estudios de los resultados a largo plazo han demostrado la eficacia de estos medicamentos en algunos pacientes con leucemia mielomonocítica crónica.
No existe un tratamiento estándar para la LMMC. El tratamiento puede incluir la administración de dosis estándares o dosis bajas de citarabina (Cytosar-U®), etopósido (VePesid®) e hidroxiurea (Hydrea®). El tratamiento con estos medicamentos ha resultado útil para un número pequeño de pacientes. Otros medicamentos aprobados para el tratamiento de la leucemia mielomonocítica crónica son la azacitidina (Vidaza®) y la decitabina (Dacogen®). Estos medicamentos, que se conocen como “agentes hipometilantes”, afectan a la forma en que los genes son controlados. Parecen ayudar a prevenir que las células anormales en la médula ósea se dividan para formar nuevas células y aumentan su susceptibilidad a la muerte. Los estudios de los resultados a largo plazo han demostrado la eficacia de estos medicamentos en algunos pacientes con leucemia mielomonocítica crónica.
El pequeño número (alrededor del 1 al 4%) de pacientes que presentan mutaciones de los genes PDGFR-β y TEL recibe tratamiento con mesilato de imatinib (Gleevec®). Este tratamiento suele tener como resultado que los conteos de células sanguíneas vuelvan a niveles normales, así como remisiones citogenéticas y, ocasionalmente, remisiones moleculares en estos pacientes con leucemia mielomonocítica crónica.
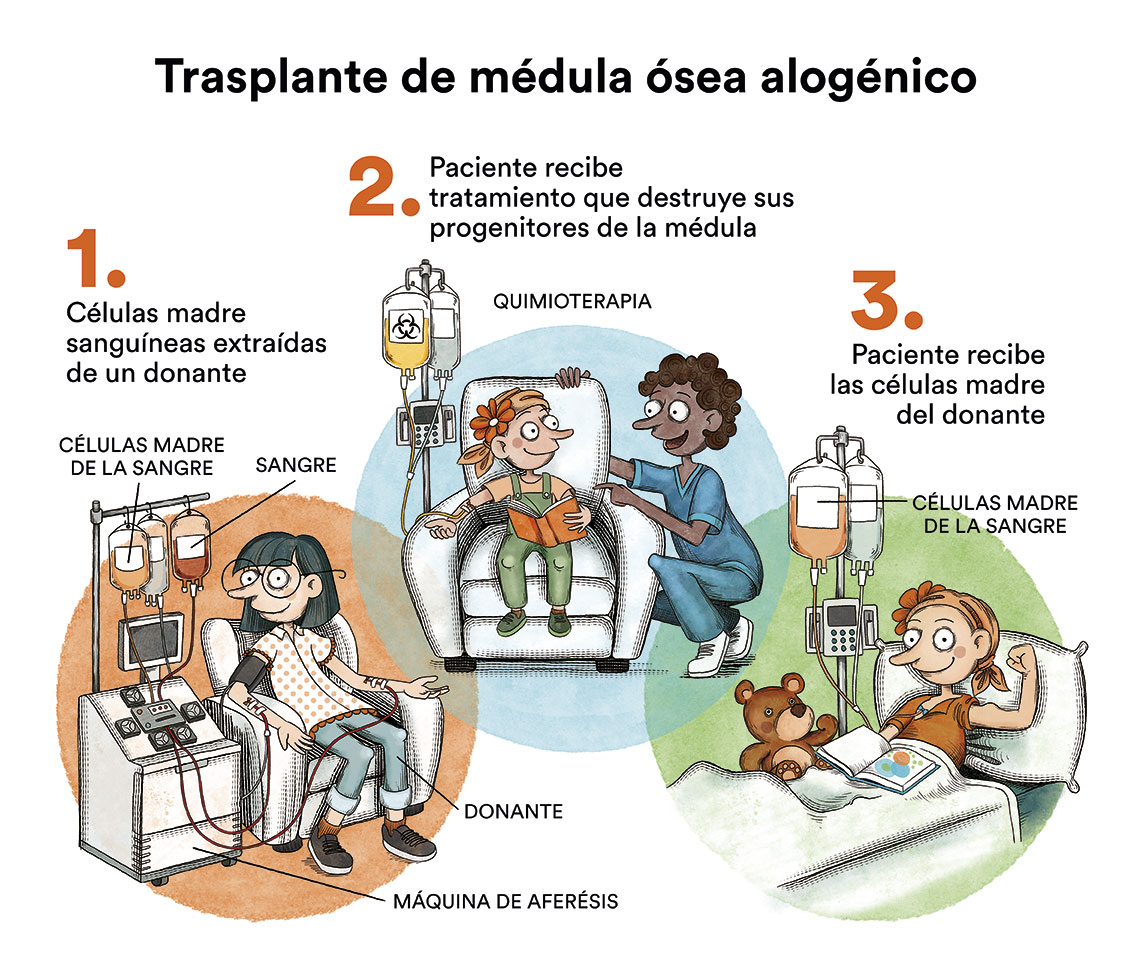
La única opción curativa para la LMMC es el trasplante de médula ósea alogénico. Sin embargo, esta terapia tiene un riesgo vital importante y se reserva a pacientes menores de 70 años con riesgo alto de que la leucemia mielomonocítica crónica se transforme a una leucemia aguda. En un 20% de los casos la leucemia evoluciona a una leucemia mieloide aguda
Transfusiones sanguíneas (terapia de soporte)
Muchos de los pacientes con síndromes mielodisplásicos y leucemia mielomonocítica crónica son muy dependientes de las transfusiones de sangre debido a la disminución de ciertas células sanguíneas. Estas transfusiones se suelen realizar en el hospital de día sin ingreso. Las transfusiones de hematíes o glóbulos rojos son habituales en algunos pacientes. Sin embargo, en ocasiones también puede ser necesario recibir una transfusión de plaquetas o factores estimulantes de los glóbulos blancos (G-CSF).

Los efectos secundarios del tratamiento con transfusiones de sangre son poco comunes, pero pueden observarse reacciones a la transfusión, infecciones, desarrollo de anticuerpos contra los glóbulos rojos o las plaquetas y sobrecarga de hierro en diferentes órganos del cuerpo.
Nuevos tratamientos: tratamientos modificadores de la evolución de la enfermedad
Cuando la curación de la leucemia mielomonocítica crónica no es posible por no poderse someter al paciente a un trasplante de médula ósea, existen fármacos que pueden modificar la evolución de la enfermedad con tal de mejorar la función de la médula ósea. Uno de ellos es la azacitidina (Vidaza®), que se utiliza habitualmente para evitar la dependencia a las transfusiones sanguíneas, para evitar sangrados y/o infecciones. La azacitidina pertenece a una clase de medicamentos llamados agentes desmetiladores. Actúa ayudando a la médula ósea a producir glóbulos rojos normales y destruyendo las células anormales presentes en ella. Aparte del trasplante de médula ósea, la azacitidina es el primer tratamiento que ha demostrado retrasar la progresión a leucemia aguda y prolongar la vida de los pacientes con SMD y LMMC. Y no menos importante, también ha demostrado mejorar la calidad de vida de los pacientes tratados.
¿Qué probabilidades tienen de curarse los pacientes de leucemia mielomonocítica crónica?
Desafortunadamente, las remisiones duraderas no son comunes. La mediana de supervivencia que se ha informado para personas con el diagnóstico de leucemia mielomonocítica crónica es de 12 a 24 meses después del inicio del tratamiento.
Enlaces de interés sobre temas médicos relacionados con leucemia mielomonocítica crónica
- Guía para pacientes con síndrome mielodisplásico y cuidadores. GESMD (Grupo Español de Síndromes Mielodisplásicos)
- Buscador de ensayos clínicos activos. GESMD (Grupo Español de Síndromes Mielodisplásicos)
- La leucemia mielomonocítica crónica. Leukemia and Lymphoma Society
- Guía para pacientes con síndrome mielodisplásico y cuidadores. GESMD (Grupo Español de Síndromes Mielodisplásicos)
- Buscador de ensayos clínicos activos. GESMD (Grupo Español de Síndromes Mielodisplásicos)
- La leucemia mielomonocítica crónica. Leukemia and Lymphoma Society
Enlaces de interés sobre otros temas relacionados con la leucemia mielomonocítica crónica
MATERIALES TESTIMONIALES
Puedes solicitarnos los libritos en formato papel para envío gratuito en España a través del email: imparables@fcarreras.es
TRASPLANTE DE MÉDULA ÓSEA
- Guía del Trasplante de Médula Ósea. Fundación Josep Carreras
- ¿Qué es el HLA y cómo funciona? Fundación Josep Carreras
- La Enfermedad Injerto contra Receptor. Fundación Josep Carreras
- Historia del Trasplante de Médula Ósea. Fundación Josep Carreras
- ¿Cómo se realiza la búsqueda de un donante compatible anónimo? Fundación Josep Carreras
ALIMENTACIÓN
- ¿Cómo mantener una alimentación saludable durante el tratamiento? Fundación Josep Carreras
- Guía de nutrición. Leukemia & Lymphoma Society
OTROS
- Ideas sobre qué llevarme a una cámara de aislamiento. Fundación Josep Carreras contra la leucemia
- Consejos de viaje para personas con cáncer. Fundación Josep Carreras contra la leucemia
- Manual de fisioterapia en pacientes hematológicos y trasplantados. Fundación Josep Carreras contra la leucemia
- Prevención y tratamiento de la mucositis oral. Fundación Josep Carreras contra la leucemia
- La higiene bucodental en el paciente onco-hematológico. Fundación Josep Carreras contra la leucemia
- Manual fertilidad: Padecer un cáncer de la sangre y ser padre o madre. Fundación Josep Carreras contra la leucemia
- El cuidado de la piel en el paciente onco-hematológico. Fundación Josep Carreras contra la leucemia
- Manual Estética Oncológica. Fundación Josep Carreras contra la leucemia
- Leucemia y sexualidad. Fundación Josep Carreras contra la leucemia
- 7 formas de ponerse un pañuelo. Fundación Josep Carreras contra la leucemia
Enlaces de interés: entidades locales/provinciales o estatales que pueden proveerte de recursos y servicios especializados en leucemia o en pacientes oncológicos:
En España existe un gran tejido asociativo para pacientes con cáncer hematológico que, en muchos casos, puede informarte, asesorarte e incluso, realizar algunos trámites. Estos son los contactos de algunas de ellas por Comunidades Autónomas:
Todas estas organizaciones son externas a la Fundación Josep Carreras.
ESTATAL
- CEMMP (Comunidad Española de Pacientes de Mieloma Múltiple)
- AEAL (ASOCIACIÓN ESPAÑOLA DE AFECTADOS POR LINFOMA, MIELOMA y LEUCEMIA)
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana o llamando al 900 100 036 (24h).
- AELCLES (Agrupación Española contra la Leucemia y Enfermedades de la Sangre)
- FUNDACIÓN JOSEP CARRERAS CONTRA LA LEUCEMIA
- FUNDACIÓN SANDRA IBARRA
- GEPAC (GRUPO ESPAÑOL DE PACIENTES CON CÁNCER)
- MPN España (Asociación de Afectados Por Neoplasias Mieloproliferativas Crónicas)
ANDALUCÍA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ALUSVI (ASOCIACIÓN LUCHA Y SONRÍE POR LA VIDA). Sevilla
- APOLEU (ASOCIACIÓN DE APOYO A PACIENTES Y FAMILIARES DE LEUCEMIA). Cádiz
ARAGÓN
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ASPHER (ASOCIACIÓN DE PACIENTES DE ENFERMEDADES HEMATOLÓGICAS RARAS DE ARAGÓN)
- DONA MÉDULA ARAGÓN
ASTURIAS
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ASTHEHA (ASOCIACIÓN DE TRASPLANTADOS HEMATOPOYÉTICOS Y ENFERMOS HEMATOLÓGICOS DE ASTURIAS)
CANTABRIA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
CASTILLA LA MANCHA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
CASTILLA LEÓN
- ABACES (ASOCIACIÓN BERCIANA DE AYUDA CONTRA LAS ENFERMEDADES DE LA SANGRE)
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ALCLES (ASOCIACIÓN LEONESA CON LAS ENFERMEDADES DE LA SANGRE). León.
- ASCOL (ASOCIACIÓN CONTRA LA LEUCEMIA Y ENFERMEDADES DE LA SANGRE). Salamanca.
CATALUÑA
- ASSOCIACIÓ FÈNIX. Solsona
- FECEC (FEDERACIÓ CATALANA D’ENTITATS CONTRA EL CÁNCER
- FUNDACIÓ KÁLIDA. Barcelona
- FUNDACIÓ ROSES CONTRA EL CÀNCER. Roses
- LLIGA CONTRA EL CÀNCER COMARQUES DE TARRAGONA I TERRES DE L’EBRE. Tarragona
- MielomaCAT
- ONCOLLIGA BARCELONA. Barcelona
- ONCOLLIGA GIRONA. Girona
- ONCOLLIGA COMARQUES DE LLEIDA. Lleida
- ONCOVALLÈS. Vallès Oriental
- OSONA CONTRA EL CÀNCER. Osona
- SUPORT I COMPANYIA. Barcelona
- VILASSAR DE DALT CONTRA EL CÀNCER. Vilassar de Dalt
COMUNIDAD VALENCIANA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ASLEUVAL (ASOCIACIÓN DE PACIENTES DE LEUCEMIA, LINFOMA, MIELOMA Y OTRAS ENFERMEDADES DE LA SANGRE DE VALENCIA)
EXTREMADURA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- AFAL (AYUDA A FAMILIAS AFECTADAS DE LEUCEMIAS, LINFOMAS; MIELOMAS Y APLASIAS)
- AOEX (ASOCIACIÓN ONCOLÓGICA EXTREMEÑA)
GALICIA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ASOTRAME (ASOCIACIÓN GALLEGA DE AFECTADOS POR TRASPLANTES MEDULARES)
ISLAS BALEARES
- ADAA (ASSOCIACIÓ D’AJUDA A L’ACOMPANYAMENT DEL MALALT DE LES ILLES BALEARS)
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
ISLAS CANARIAS
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- AFOL (ASOCIACIÓN DE FAMILIAS ONCOHEMATOLÓGICAS DE LANZAROTE)
- FUNDACIÓN ALEJANDRO DA SILVA
LA RIOJA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
MADRID
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- AEAL (ASOCIACIÓN ESPAÑOLA DE LEUCEMIA Y LINFOMA)
- CRIS CONTRA EL CÁNCER
- FUNDACIÓN LEUCEMIA Y LINFOMA
MURCIA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
NAVARRA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
PAÍS VASCO
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- PAUSOZ-PAUSO. Bilbao
CIUDADES AUTÓNOMAS DE CEUTA Y MELILLAS
- AECC CEUTA (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER)
- AECC MELILLA (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER)
Apoyo y ayuda
Te invitamos también a seguirnos a través de nuestras redes sociales principales (Facebook, Twitter e Instagram) en las que, a menudo, compartimos testimonios de superación.
Si resides en España, también puedes ponerte en contacto con nosotros enviándonos un correo electrónico a imparables@fcarreras.es para que te ayudemos a ponerte en contacto con otras familias que han superado esta enfermedad.
* De acuerdo con la Ley 34/2002 de Servicios de la Sociedad de la Información y el Comercio Electrónico (LSSICE), la Fundación Josep Carreras contra la Leucemia informa que toda la información médica disponible en www.fcarreras.org ha sido revisada y acreditada por el Dr. Enric Carreras Pons, Colegiado nº 9438, Barcelona, Doctor en Medicina y Cirugía, Especialista en Medicina Interna, Especialista en Hematología y Hemoterapia y Consultor senior de la Fundación; y por la Dra. Rocío Parody Porras, Colegiada nº 35205, Barcelona, Doctora en Medicina y Cirugía, Especialista en Hematología y Hemoterapia y adscrita a la Dirección médica del Registro de Donantes de Médula Ósea (REDMO) de la Fundación).
Información revisada en noviembre de 2023.