Linfoma de Hodgkin en adultos
La información proporcionada en www.fcarreras.org sirve para apoyar, no reemplazar, la relación que existe entre los pacientes/visitantes de este sitio web y su médico.
Los linfomas son un grupo heterogéneo de cánceres de la sangre, concretamente del sistema linfático. El sistema linfático es una red de órganos (bazo y timo), ganglios linfáticos, conductos y vasos linfáticos que producen y transportan linfa desde los tejidos hasta el torrente sanguíneo. Se trata de una parte fundamental del sistema inmunitario de nuestro cuerpo y nos ayuda a proteger el cuerpo contra los gérmenes, incluyendo las bacterias y virus.
Tradicionalmente, los linfomas se dividen en dos grandes grupos: el linfoma de Hodgkin, habitualmente una única entidad clínica con varios estadios y los linfomas no-Hodgkin un grupo heterogéneo con más de 60 tipos de linfomas no Hodgkin con tratamientos y pronósticos radicalmente distintos.
El linfoma de Hodgkin puede afectar a niños, a adolescentes y a adultos. En el apartado Enfermedades hematológicas en niños puede encontrar la información relativa a los casos infantiles.
Ana
Linfoma de Hodgkin.
“A los 26 años me diagnosticaron un linfoma de Hodgkin. Antes de la primera sesión de quimio tuve miedo, no sabía cómo lo iba a afrontar, cómo podría seguir con una sonrisa en la cara todos los días. Pero en el momento que me senté en el sillón de la sala de hematología, con las tres bolsitas amarillas de quimioterapia, sabía que tenía dos opciones: o quedarme atrás con mi enfermedad o mirar hacia adelante, siendo feliz e intentando buscar el lado bueno de todo aquello. Por supuesto, elegí la segunda opción, y aunque la gente no se lo crea, esta enfermedad sí que tiene un lado bueno. Desde aquel día empecé a ser más fuerte, más valiente, y a pensar que yo podría con esta enfermedad. Pensé en hacer una lista de las cosas que me gustaría hacer y la titulé ‘Deseos que una enfermedad no va a impedir que cumpla’. Hoy en día ya he cumplido muchos de mis deseos, entre ellos, ser madre”.
Información avalada por ![]()
Información revisada por la Dra. Ana Sureda, Responsable del Servicio de Hematología Clínica del Instituto Catalán de Oncología Duran y Reynals. Colegio de Médicos de Barcelona (Co. 27748)
¿Qué es el linfoma de Hodgkin en adultos y a quién afecta?
El linfoma de Hodgkin es una enfermedad cancerosa de los ganglios linfáticos. El sistema linfático es una red de órganos, ganglios linfáticos, conductos y vasos sanguíneos que producen y transportan la linfa desde los tejidos hasta el torrente sanguíneo. Se trata de una parte fundamental del sistema inmunitario del cuerpo (ver en el siguiente apartado).
Las células malignas responsables de la enfermedad son las llamadas células de Reed Sternberg, que son linfocitos B. Sin embargo, si miramos el ganglio linfático de un paciente con linfoma de Hodgkin al microscopio veremos que las células de Reed Sternberg representan sólo una pequeña proporción de las células que ocupan el ganglio (5%). El resto del ganglio está ocupado por el llamado “infiltrado inflamatorio” formado básicamente por linfocitos T y otras células como los eosinófilos, los macrófagos … Aunque el linfoma de Hodgkin es una enfermedad de los ganglios linfáticos y son ellos los principales órganos afectos, todas aquellas zonas de nuestro organismo que contienen tejido linfoide pueden verse afectadas en esta enfermedad (hígado, bazo, médula ósea, amígdalas …). Sin embargo, esta afectación es poco frecuente, por lo menos en el momento del diagnóstico de la enfermedad.
El linfoma de Hodgkin es una enfermedad poco frecuente. Representa aproximadamente el 20-25% de todos los linfomas, en España tiene una incidencia de 30 nuevos casos por millón de habitantes y por año y, tiene dos picos de incidencia. El primero de ellos en pacientes jóvenes, entre 15 y 35 años de edad y el segundo, en pacientes más mayores, a partir de los 55 años de edad. El primer pico es más frecuente en mujeres y el segundo, en hombres. Según datos de la Sociedad Española de Oncología Médica (SEOM), cada año son diagnosticados en España aproximadamente 1.500 nuevos casos de linfoma de Hodgkin.
La última clasificación de la Organización Mundial de la Salud divide el linfoma de Hodgkin en dos principales subtipos: el linfoma de Hodgkin clásico (80% de los casos) y el linfoma de Hodgkin de predominio linfocítico nodular (20% de los casos), como se describirá más adelante.
África
Linfoma de Hodgkin.
“Cuando tenía 23 años me diagnosticaron linfoma de Hodgkin. Me sometí a 12 sesiones de quimio bastante fuertes y no necesité radioterapia. Tuve la suerte de tener una remisión completa. ¿Como se pasa? Pues muy mal. En ese momento solo piensas en terminar y no eres muy consciente de lo que estás pasando. Cuando terminas, tu vida está completamente patas arriba, pero te sientes muy afortunada de poder contarlo. Hoy en día voy a mis revisiones en las que me dicen que estoy estupendamente. He vuelto a tener salud, a sentirme bien. Físicamente vuelvo a ser la de antes. Tengo un trabajo que me encanta y he sido mamá. A veces me cuesta creer que después de algo tan malo, me haya llegado algo tan bueno y tan deseado”
El sistema linfático
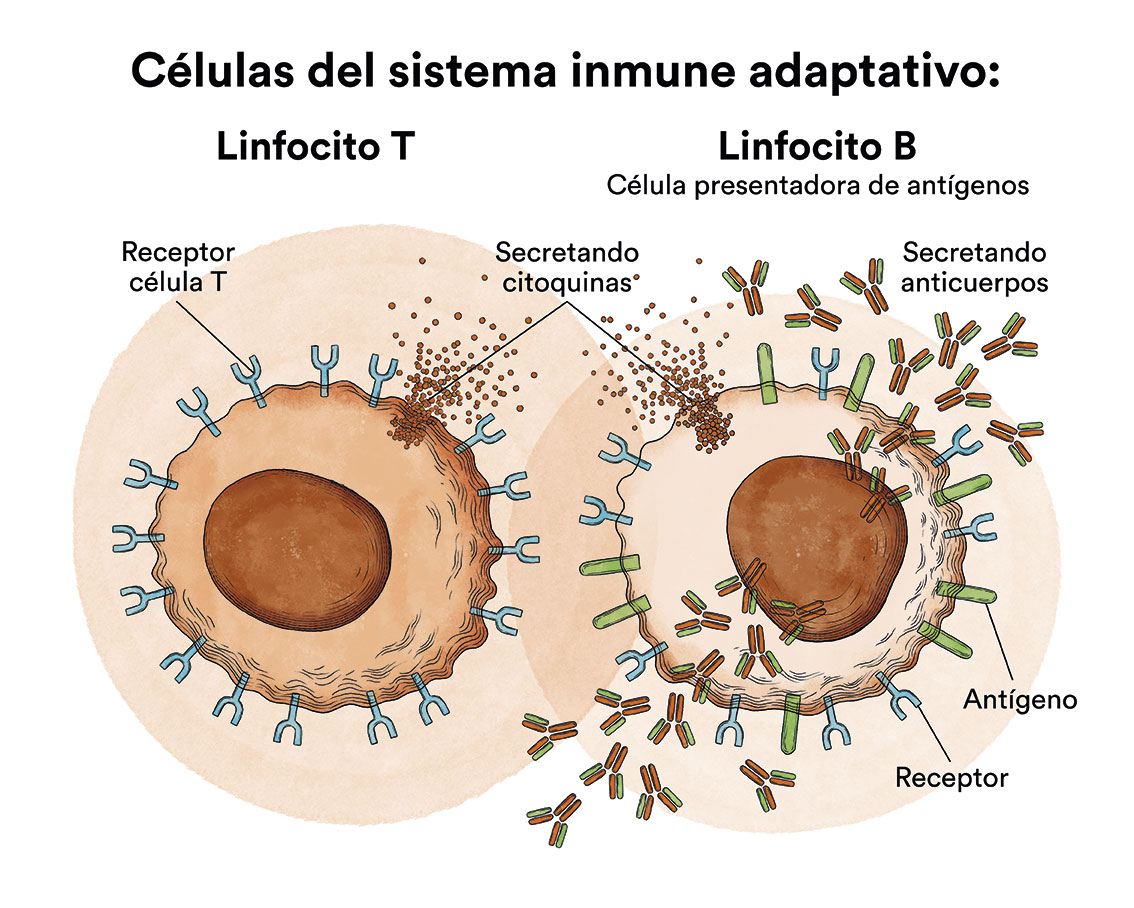
El sistema linfático está compuesto principalmente por células llamadas linfocitos, un tipo de glóbulos blancos. En nuestra sangre existen dos tipos principales de linfocitos, denominados linfocitos B (células B) y linfocitos T (células T).
- Los linfocitos B: Representan el 5 – 15% del total de linfocitos y dan origen a las células plasmáticas que producen anticuerpos y nos ayudan a proteger el cuerpo contra bacterias o virus. Los anticuerpos se adhieren a los gérmenes, y los marcan para que sean destruidos por otros componentes del sistema inmunitario.
- Los linfocitos T: Son los responsables de coordinar la respuesta inmune celular y se ocupan de realizar la cooperación para desarrollar todas las formas de respuesta inmune, como la producción de anticuerpos por los linfocitos B. Existen varios tipos de células T, cada una de ellas con una función especial. Algunas células T destruyen gérmenes o células anormales en el cuerpo. Otras células T estimulan o desaceleran la actividad de otras células del sistema inmunitario.
Los linfocitos B y T circulantes derivan, al igual que todas las células sanguíneas, de las células madre hematopoyéticas situadas en la médula ósea. La célula madre da lugar, entre otras, a los linfoblastos (células linfoide más inmaduras) y de ellos, tras sucesivas etapas madurativas, se llega a los linfocitos. La transformación neoplásica de estas células puede producirse en cualquiera de estas etapas madurativas del linfocito y ello origina los distintos tipos de síndromes linfoproliferativos (SLP). Ello explica la gran variedad y heterogeneidad biológica y clínica de los linfomas. El sistema linfático se encuentra en muchas partes del cuerpo, de modo que los linfomas pueden originarse en cualquier parte del cuerpo.
El sistema linfático del cuerpo, dónde ocurren los linfomas, está formado por diversos órganos u elementos:
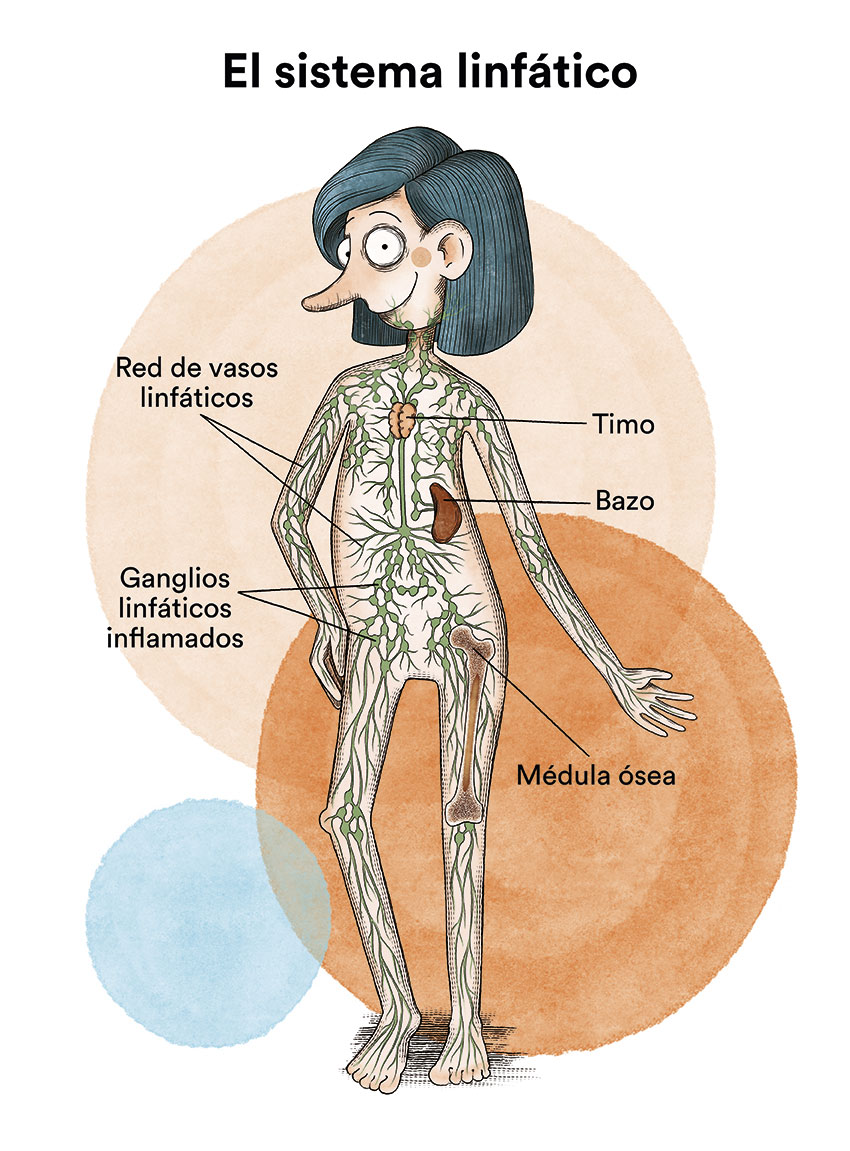
- La linfa: es un líquido incoloro y acuoso que recorre los vasos linfáticos y transporta los linfocitos T y B.
- Los vasos linfáticos: es la red de tubos delgados que recogen la linfa desde las diferentes partes del cuerpo y la devuelven al torrente sanguíneo.
- Los ganglios linfáticos: son pequeñas estructuras que podemos encontrar en diferentes partes del cuerpo como el cuello, las axilas, el abdomen, la pelvis, las ingles o el mediastino (entre los pulmones). Estos ganglios filtran la linfa y ayudan a combatir infecciones y enfermedades.
- Bazo: es el órgano que produce los linfocitos y almacena los glóbulos rojos y los linfocitos. EL bazo filtra la sangre y destruye las células sanguíneas viejas. El bazo está en el lado izquierdo del abdomen, cerca del estómago.
- Timo: es el órgano en el que maduran y se multiplican los linfocitos. El timo está en el pecho detrás del esternón.
- Médula ósea: es el tejido blando y esponjoso ubicado dentro de ciertos huesos, como la cadera y el esternón. Comúnmente es llamado “tuétano”. La médula ósea produce los glóbulos blancos, los glóbulos rojos y las plaquetas Ver apartado Leucemia, médula ósea y células sanguíneas.
- Amígdalas: son dos masas pequeñas de tejido linfático en la parte de atrás de la garganta. Hay una amígdala de cada lado de la garganta.
¿Cuáles son las causas del linfoma de Hodgkin?
Hoy en día se desconocen las causas del linfoma de Hodgkin. En principio, no se trata de una enfermedad infecciosa ni hereditaria, no existen factores medioambientales que estén claramente relacionados con su desarrollo y, aunque sí que en algunos casos se puede detectar la presencia del virus de Epstein-Barr, no se conoce bien en el momento actual cual es la relación causal entre el virus y el desarrollo de la enfermedad, aunque numerosos grupos de investigación se dedican a intentar dilucidar esta relación.
Según el National Cancer Institute de los Estados Unidos, “es posible que la infección por el virus de Epstein-Barr y los antecedentes familiares de linfoma de Hodgkin aumenten el riesgo de linfoma de Hodgkin infantil”. Es lo que se denomina “factores de riesgo” aunque de ningún modo significa que la persona enfermará de cáncer.
Los factores de riesgo para el linfoma de Hodgkin son los siguientes:
- Estar infectado por el virus de Epstein-Barr (VEB).
- Tener antecedentes personales de mononucleosis.
- Estar infectado por el virus de la inmunodeficiencia humana (VIH).
- Tener ciertas enfermedades del sistema inmunitario, como el síndrome linfoproliferativo autoinmune.
- Tener un sistema inmunitario debilitado después de un trasplante de órgano o por un medicamento inmunosupresor administrado para prevenir el rechazo del órgano por parte del cuerpo.
- Tener un padre, un hermano o hermana con antecedentes personales de linfoma de Hodgkin.
¿Cuáles son los síntomas del linfoma de Hodgkin?
En la mayor parte de los casos, los pacientes no presentan ningún síntoma al momento del diagnóstico (60-70% de ellos). La causa más frecuente de consulta al médico es la aparición de un ganglio linfático aumentado de tamaño. Estos ganglios se encuentran localizados preferentemente en la región cervical (en muchas ocasiones se confunden con ganglios inflamados secundarios a infecciones bucales, dentarias o de oídos). A veces estos ganglios aumentados de tamaño se localizan en región axilar o inguinal. Muchas veces, los pacientes acuden al médico por tos seca persistente y en la radiografía de tórax se observa una masa a nivel de mediastino (región localizada entre ambos pulmones). Más infrecuentemente, el paciente tiene dolor abdominal debido a crecimiento del bazo. Sólo en un 25-30% de los casos el paciente presenta los llamados síntomas B (pérdida de peso superior al 10% en los últimos seis meses sin causa determinada, fiebre vespertina y sudación nocturna). En algunas ocasiones, los pacientes pueden presentar picores cutáneos generalizados y lesiones de rascado de varios meses de evolución antes del diagnóstico de la enfermedad (10-15% de los pacientes) y el dolor de los ganglios linfáticos que aparece pocos minutos después de la ingesta de alcohol (sobre todo en pacientes jóvenes).
Cuando hay fiebre, pérdida de peso sin motivo y sudores nocturnos excesivos, es lo que se conoce como síntomas B. Su presencia o no en el diagnóstico es importante para poder clasificar bien el linfoma.
¿Cómo se diagnostica el linfoma de Hodgkin?
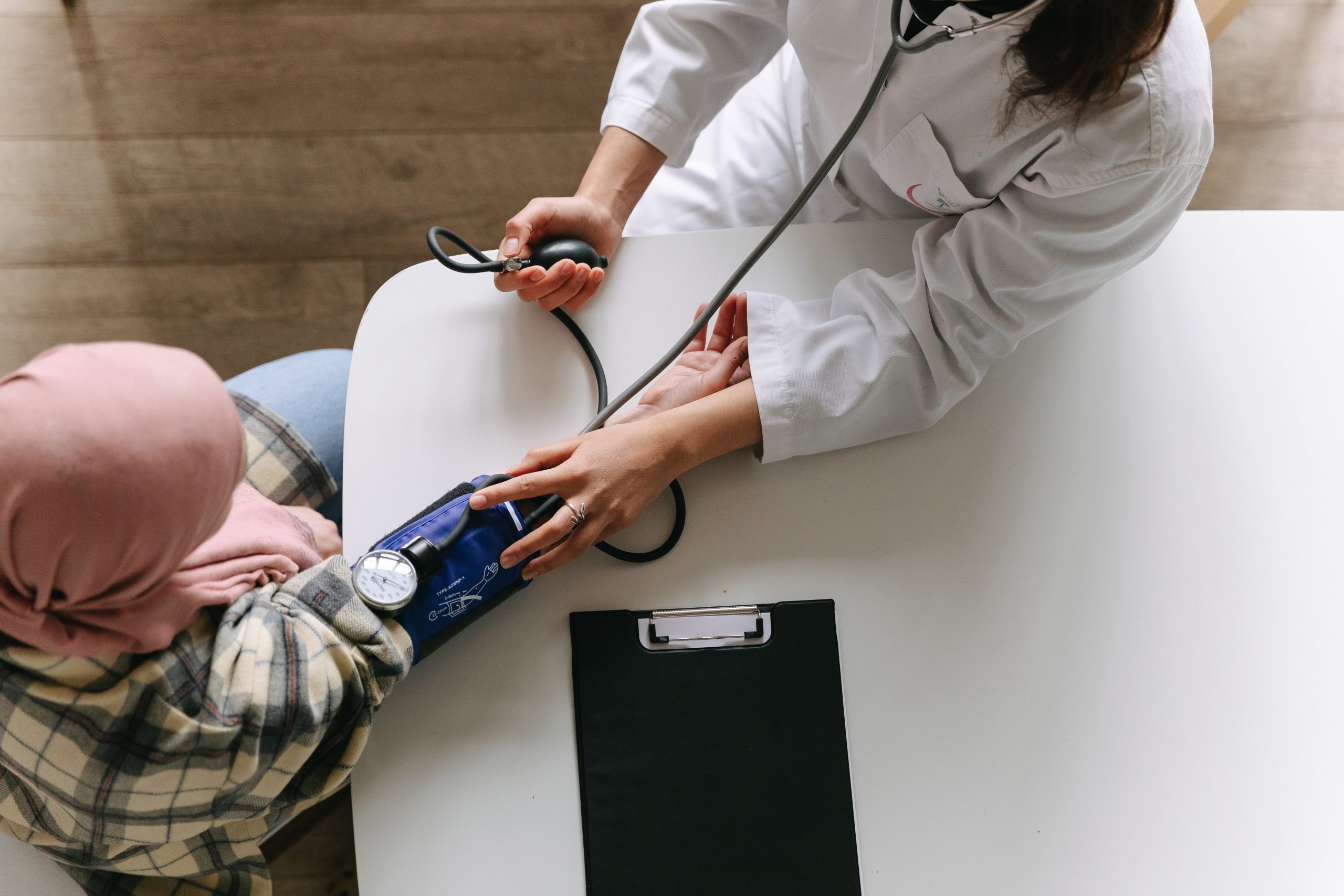 El diagnóstico del linfoma de Hodgkin debe de realizarse mediante la biopsia de un ganglio linfático sospechoso. La punción aspiración de un ganglio linfático inflamado, estrategia muy frecuentemente utilizada para el diagnóstico de los tumores sólidos en Oncología Médica no es una técnica válida para el diagnóstico de los linfomas en general porque no permite ver la estructura del ganglio al microscopio. En algunos casos se puede utilizar la biopsia con aguja gruesa.
El diagnóstico del linfoma de Hodgkin debe de realizarse mediante la biopsia de un ganglio linfático sospechoso. La punción aspiración de un ganglio linfático inflamado, estrategia muy frecuentemente utilizada para el diagnóstico de los tumores sólidos en Oncología Médica no es una técnica válida para el diagnóstico de los linfomas en general porque no permite ver la estructura del ganglio al microscopio. En algunos casos se puede utilizar la biopsia con aguja gruesa.
Desde el punto de vista anatomopatológico y siguiendo la última clasificación de la Organización Mundial de la Salud, el linfoma de Hodgkin se divide en dos grandes categorías:
Linfoma de Hodgkin clásico. Constituye el 95% de todos los linfomas de Hodgkin, las células características son las células de Reed Sternberg que de manera característica expresan dos antígenos de membrana, el CD30 y el CD15. La expresión del CD30 tiene importancia a la hora de considerar el tratamiento de la enfermedad con anticuerpos monoclonales específicos. El linfoma de Hodgkin clásico se subdivide en cuatro subtipos diferentes: linfoma de Hodgkin subtipo esclerosis nodular (entidad más frecuente y más características en mujeres jóvenes), subtipo celularidad mixta, subtipo rico en linfocitos y subtipo depleción linfocitaria (es la entidad menos frecuente y la de peor pronóstico).
Linfoma de Hodgkin de predominio linfocítico nodular. Es una entidad muy infrecuente, representa sólo el 5% de los casos, tiene un curso clínico y evolución muy diferente del linfoma de Hodgkin clásico, las células características son las llamadas células en palomitas de maíz (“pop corn cells”) que, de manera característica, no expresan el CD30 ni el CD15, pero si expresan el CD20.
Una vez realizado el diagnóstico de la enfermedad es necesario realizar el estudio de extensión de la misma, es decir, es necesario conocer la cantidad de enfermedad que el paciente tiene al momento del diagnóstico, mediante las siguientes pruebas:
- Análisis de sangre (hemograma y bioquímica) con LDH, beta 2 microglobulina y serologías completas
- Prueba de imagen para detectar la presencia de ganglios patológicos u otras áreas afectas, siendo de elección la tomografía por emisión de positrones asociada a una tomografía axial computarizada (PET/TAC). En aquellos casos en los que la PET/TAC es negativa, ya no se recomienda realizar una biopsia de médula ósea.
El estudio de extensión nos permite clasificar al paciente en diferentes estadios según la clasificación de Ann Arbor:
- Estadio I. El linfoma afecta a una sola región ganglionar o afecta a un solo órgano fuera del sistema linfático
- Estadio II. Existen dos o más regiones ganglionares afectas en el mismo lado del diafragma
- Estadio III. Se afectan varias regiones ganglionares a ambos lados del diafragma
- Estadio IV. Se afectan uno o más territorios extraganglionares (médula ósea, hígado, pulmones)
El estadio de la clasificación de Ann Arbor se acompaña de las letras A, B, E o S:
- No existen síntomas B al diagnóstico (fiebre, pérdida de peso significativa, sudores nocturnos)
- Existen síntomas B
- Existe afectación de una región extraganglionar por contigüidad a partir de la afectación de un ganglio o paquete de ganglios
- Existe afectación a nivel del bazo
Todas estas clasificaciones permiten dilucidar el grupo de riesgo del linfoma diagnosticado y, así, proponer el tratamiento más indicado.
¿Cuál es el tratamiento del linfoma de Hodgkin?
El linfoma de Hodgkin es el cáncer hematológico que con mayor frecuencia podemos curar en el momento actual. En los últimos años hemos sido capaces de mejorar de manera significativa la supervivencia a largo plazo de los pacientes, sobre todo de los pacientes jóvenes. El tratamiento del linfoma de Hodgkin está basado en la utilización de poliquimioterapia en ocasiones asociada a radioterapia sobre campo afecto, quimioterapia a altas dosis con trasplante autólogo de progenitores hematopoyéticos y, en la actualidad, disponemos también de los llamados “nuevos fármacos” para el tratamiento de esta enfermedad. El pronóstico de los pacientes que son primariamente refractarios al tratamiento de primera línea o que recaen después de haber conseguido una remisión completa ya no es tan favorable. Es importante volver a biopsiar ganglios que clínicamente son patológicos para demostrar la recaída de la enfermedad desde el punto de vista histológico.


Lucas, 38 años.
Linfoma de Hodgkin.
“En junio de 2019 me diagnosticaron un linfoma de Hodgkin y en mi vida todo empezó a cambiar, se pausaron trabajos, proyectos, viajes y un largo etcétera. También cambiaron las prioridades. Lo primero de la lista eran los hospitales, las pruebas, las quimios y todo lo demás pasó a segundo plano. Cuando me diagnosticaron, me dijeron que todo iba a ser cuestión de 6 meses de tratamientos, un poco de recuperación de la quimio y listo para volver al mundo ya que el linfoma de Hodgkin es uno de los cánceres de la sangre más curables. Pero mis planes se torcieron ya que me detectaron una recaída precoz. Tras un autotrasplante de médula ósea, volví a recaer y, finalmente, en 2021, me sometí a un trasplante de donante no emparentado localizado por el programa REDMO de la Fundación. Donde quieras que estés, GRACIAS a mi donante y a todos los que estén inscritos en REDMO, los abrazo con el alma, pero, sobre todo, lleno de VIDA gracias a mi donante”.
Tratamiento de primera línea.
En nuestro medio, el esquema quimioterápico considerado como estándar es el ABVD (combinación de adriamicina, bleomicina, vinblastina y dacarbacina). ABVD se administra por vía endovenosa de manera ambulatoria en la mayor parte de los pacientes, el ciclo se repite cada 28 días con dos administraciones, una en el día 1 y la segunda en el día 14. En pacientes diagnosticados en estadios iniciales sin factores de mal pronóstico, el tratamiento recomendado es la administración de dos ciclos de ABVD y radioterapia complementaria sobre campos afectos (20 Gys). En pacientes diagnosticados en estadios iniciales, pero con factores de mal pronóstico, se recomienda la administración de cuatro ciclos de ABVD y radioterapia complementaria (30 Gys). El tratamiento de los pacientes en estadios avanzados supone la administración de seis ciclos de ABVD. Si el PET/TAC al finalizar la quimioterapia es negativo, no es necesaria en general la administración de radioterapia complementaria.
Existen otros esquemas de quimioterapia más intensivos, más eficaces para controlar la enfermedad, pero también más tóxicos que no son muy frecuentemente utilizados en nuestro país (por ejemplo, BEACOPP escalado).
Tratamiento de segunda línea y posteriores.
A pesar de que los resultados del tratamiento de primera línea son muy buenos, hay un 5-15% de los pacientes que son primariamente refractarios (que no responden al tratamiento de primera línea) y un 30% de pacientes que después de conseguir una remisión completa, recaen de su enfermedad posteriormente. Estos pacientes son tratados con esquemas de quimioterapia de segunda línea. Estos tratamientos son más intensivos que los de primera y, sobre todo, utilizan fármacos diferentes a los incluidos dentro del tratamiento de primera línea. Si el paciente consigue una respuesta estaría indicado consolidarla con quimioterapia a dosis altas y trasplante autólogo de progenitores hematopoyéticos.
Los pacientes que recaen después del trasplante autólogo tienen peor pronóstico. Hasta hace relativamente poco tiempo, los pacientes que recaían después de un trasplante autólogo podían ser candidatos a recibir un trasplante alogénico de progenitores hematopoyéticos a partir de un hermano idéntico, un donante no emparentado compatible y, más recientemente, a partir de un donante familiar haploidéntico.
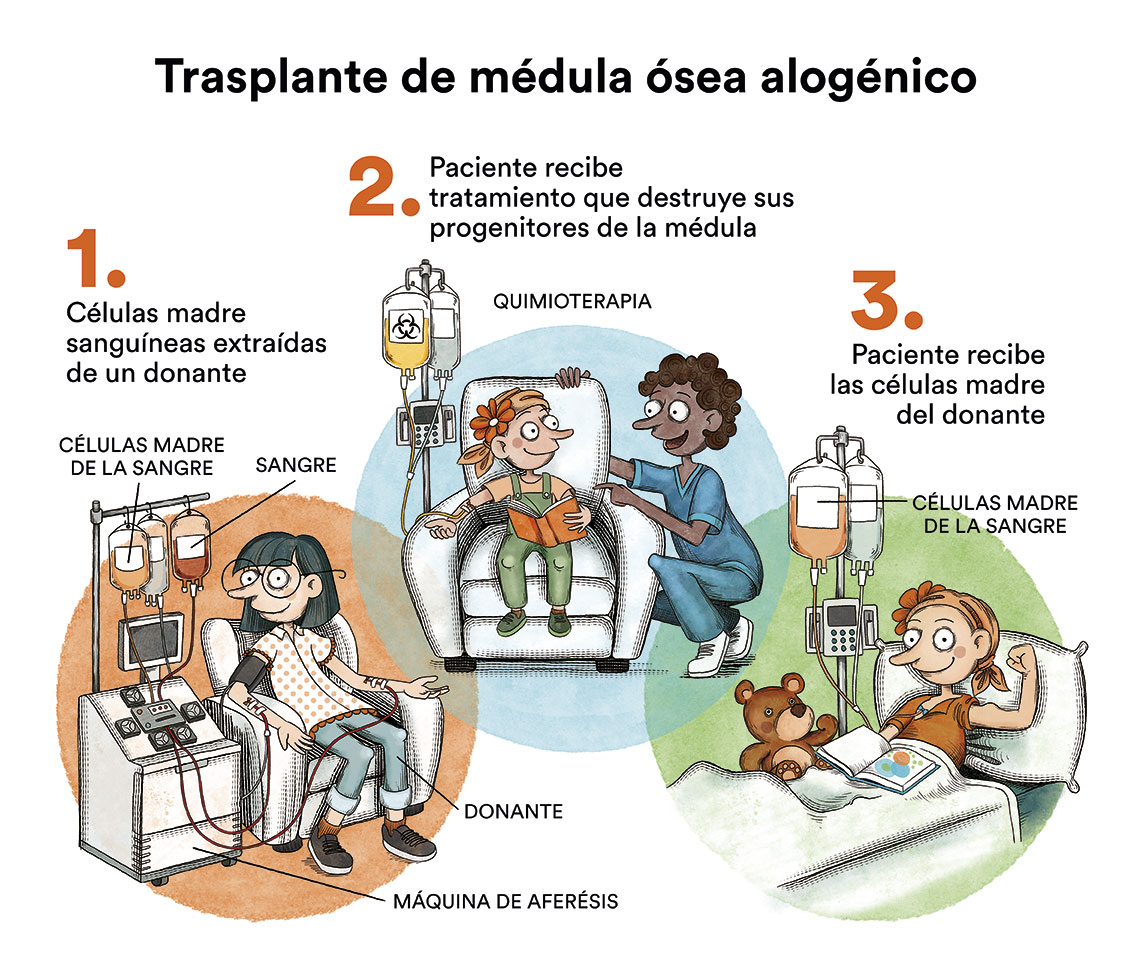
Actualmente disponemos de “nuevos fármacos” en el tratamiento del linfoma de Hodgkin que, en el momento actual, están indicados en pacientes que están en recaída o son refractarios al tratamiento previo. El primero de ellos es brentuximab vedotina, un anticuerpo monoclonal anti-CD30 que ha demostrado ser muy efectivo y con un perfil de toxicidad muy aceptable en pacientes en recaída o refractarios después de un trasplante autólogo o en pacientes que han fracasado a dos líneas diferentes de quimioterapia previa y no son candidatos a un trasplante autólogo de progenitores hematopoyéticos.
El segundo grupo de nuevos fármacos que estamos utilizando en el momento actual en el tratamiento de estos pacientes son los llamados inhibidores de checkpoint (nivolumab, pembrolizumab) que están indicados en el momento actual en pacientes que recaen después de un trasplante autólogo y que fracasan también al tratamiento con brentuximab vedotina. Nivolumab y pembrolizumab también son fármacos muy efectivos y bien tolerados por la mayor parte de los pacientes.
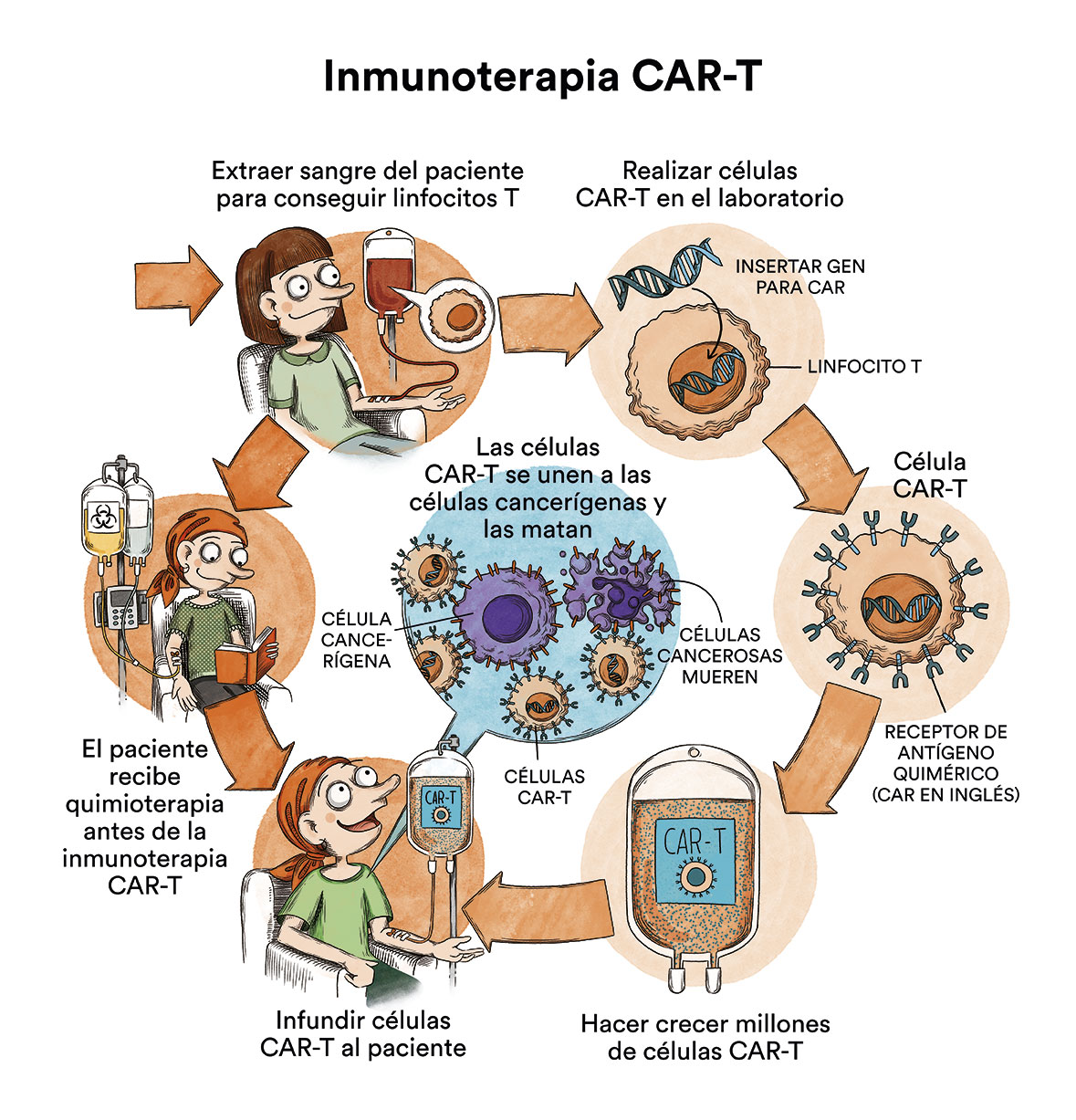
Otros tratamientos se están probando en ensayos clínicos. Un ensayo clínico de un tratamiento es un estudio de investigación con el fin de mejorar los tratamientos actuales u obtener información sobre tratamientos nuevos para los pacientes de cáncer. Actualmente se están llevando a cabo en el mundo diversos ensayos clínicos de inmunoterapias CAR-T anti CD-30 (proteína que expresan las células cancerígenas de muchos tipos de linfoma de Hodgkin) para pacientes que han agotado todas las posibilidades terapéuticas en cartera sanitaria.

Clàudia
Linfoma de Hodgkin.
“Me convertí en Imparable, sin quererlo, en mayo de 2014. Desde entonces he vivido muchas aventuras, pero, sin duda, mi favorita, es formar parte del equipo de la Fundación Josep Carreras. Todo empezó con el diagnóstico. Yo estaba viviendo en Hamburgo y en una visita decidí ir al médico. Menudo susto. Tuve que mudarme otra vez a casa de mis padres, dejar mi trabajo, mis amigos… Mi vida entera se puso en pausa. El culpable fue un linfoma de Hodgkin. Empecé a tratarme con quimioterapia, pero todo se complicó. Tuve varias recaídas, me sometí a un autotrasplante y después a un trasplante de médula ósea. Mi hermano Edu fue mi donante y gracias a él he vuelto a VIVIR. Sé que te he contado mi historia de manera muy reducida, pero si quieres puedes leer mi ebook”.
¿Qué probabilidades tienen de curarse los adultos con linfoma de Hodgkin?
Como en cualquier enfermedad neoplásica su pronóstico va a depender del tipo histológico de linfoma de Hodgkin, de su extensión y de la respuesta al tratamiento. Si no existen factores adversos, y han sido correctamente tratados, la probabilidad de curación de estos pacientes es superior al 80%.
A pesar del buen pronóstico generalizado de los pacientes con linfoma de Hodgkin, los enfermos que no consiguen una remisión completa tras el tratamiento inicial o los pacientes con recidivas tardías tienen un pronóstico mucho más desfavorable.
Enlaces de interés sobre temas médicos relacionados con el linfoma de Hodgkin
- Información sobre linfoma de Hodgkin. AEAL
- Tratamiento del linfoma de Hodgkin en adultos. National Cancer Institute.
- Linfoma de Hodgkin. Leukaemia and Lymphoma Society
- Tratamiento del linfoma de Hodgkin en pacientes de VIH. National Cancer Institute.
- Linfoma de Hodgkin. American Cancer Society
Enlaces de interés sobre otros temas relacionados con el linfoma Hodgkin:
TRASPLANTE DE MÉDULA ÓSEA
- Guía del Trasplante de Médula Ósea. Fundación Josep Carreras
- ¿Qué es el HLA y cómo funciona? Fundación Josep Carreras
- La Enfermedad Injerto contra Receptor. Fundación Josep Carreras
- Historia del Trasplante de Médula Ósea. Fundación Josep Carreras
- ¿Cómo se realiza la búsqueda de un donante compatible anónimo? Fundación Josep Carreras
ALIMENTACIÓN
- ¿Cómo mantener una alimentación saludable durante el tratamiento? Fundación Josep Carreras
- Guía de nutrición. Leukemia & Lymphoma Society
OTROS
- Ideas sobre qué llevarme a una cámara de aislamiento. Fundación Josep Carreras contra la leucemia
- Consejos de viaje para personas con cáncer. Fundación Josep Carreras contra la leucemia
- Manual de fisioterapia en pacientes hematológicos y trasplantados. Fundación Josep Carreras contra la leucemia
- Prevención y tratamiento de la mucositis oral. Fundación Josep Carreras contra la leucemia
- La higiene bucodental en el paciente onco-hematológico. Fundación Josep Carreras contra la leucemia
- Manual fertilidad: Padecer un cáncer de la sangre y ser padre o madre. Fundación Josep Carreras contra la leucemia
- El cuidado de la piel en el paciente onco-hematológico. Fundación Josep Carreras contra la leucemia
- Manual Estética Oncológica. Fundación Josep Carreras contra la leucemia
- Leucemia y sexualidad. Fundación Josep Carreras contra la leucemia
- 7 formas de ponerse un pañuelo. Fundación Josep Carreras contra la leucemia
Enlaces de interés: entidades locales/provinciales o estatales que pueden proveerte de recursos y servicios especializados en leucemia o en pacientes oncológicos:
En España existe un gran tejido asociativo para pacientes con cáncer hematológico que, en muchos casos, puede informarte, asesorarte e incluso, realizar algunos trámites. Estos son los contactos de algunas de ellas por Comunidades Autónomas:
Todas estas organizaciones son externas a la Fundación Josep Carreras.
ESTATAL
- AMILO (Asociación Española de Amiloidosis)
- AEAL (ASOCIACIÓN ESPAÑOLA DE AFECTADOS POR LINFOMA, MIELOMA y LEUCEMIA)
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana o llamando al 900 100 036 (24h).
- AELCLES (Agrupación Española contra la Leucemia y Enfermedades de la Sangre)
- CEMMP (Comunidad Española de Pacientes de Mieloma Múltiple)
- FUNDACIÓN JOSEP CARRERAS CONTRA LA LEUCEMIA
- FUNDACIÓN SANDRA IBARRA
- GEPAC (GRUPO ESPAÑOL DE PACIENTES CON CÁNCER)
- MPN España (Asociación de Afectados Por Neoplasias Mieloproliferativas Crónicas)
ANDALUCÍA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ALUSVI (ASOCIACIÓN LUCHA Y SONRÍE POR LA VIDA). Sevilla
- APOLEU (ASOCIACIÓN DE APOYO A PACIENTES Y FAMILIARES DE LEUCEMIA). Cádiz
ARAGÓN
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ASPHER (ASOCIACIÓN DE PACIENTES DE ENFERMEDADES HEMATOLÓGICAS RARAS DE ARAGÓN)
- DONA MÉDULA ARAGÓN
ASTURIAS
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ASTHEHA (ASOCIACIÓN DE TRASPLANTADOS HEMATOPOYÉTICOS Y ENFERMOS HEMATOLÓGICOS DE ASTURIAS)
CANTABRIA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
CASTILLA LA MANCHA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
CASTILLA LEÓN
- ABACES (ASOCIACIÓN BERCIANA DE AYUDA CONTRA LAS ENFERMEDADES DE LA SANGRE)
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ALCLES (ASOCIACIÓN LEONESA CON LAS ENFERMEDADES DE LA SANGRE). León.
- ASCOL (ASOCIACIÓN CONTRA LA LEUCEMIA Y ENFERMEDADES DE LA SANGRE). Salamanca.
CATALUÑA
- ASSOCIACIÓ FÈNIX. Solsona
- FECEC (FEDERACIÓ CATALANA D’ENTITATS CONTRA EL CÁNCER
- FUNDACIÓ KÁLIDA. Barcelona
- FUNDACIÓ ROSES CONTRA EL CÀNCER. Roses
- LLIGA CONTRA EL CÀNCER COMARQUES DE TARRAGONA I TERRES DE L’EBRE. Tarragona
- MielomaCAT
- ONCOLLIGA BARCELONA. Barcelona
- ONCOLLIGA GIRONA. Girona
- ONCOLLIGA COMARQUES DE LLEIDA. Lleida
- ONCOVALLÈS. Vallès Oriental
- OSONA CONTRA EL CÀNCER. Osona
- SUPORT I COMPANYIA. Barcelona
- VILASSAR DE DALT CONTRA EL CÀNCER. Vilassar de Dalt
COMUNIDAD VALENCIANA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ASLEUVAL (ASOCIACIÓN DE PACIENTES DE LEUCEMIA, LINFOMA, MIELOMA Y OTRAS ENFERMEDADES DE LA SANGRE DE VALENCIA)
EXTREMADURA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- AFAL (AYUDA A FAMILIAS AFECTADAS DE LEUCEMIAS, LINFOMAS; MIELOMAS Y APLASIAS)
- AOEX (ASOCIACIÓN ONCOLÓGICA EXTREMEÑA)
GALICIA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ASOTRAME (ASOCIACIÓN GALLEGA DE AFECTADOS POR TRASPLANTES MEDULARES)
ISLAS BALEARES
- ADAA (ASSOCIACIÓ D’AJUDA A L’ACOMPANYAMENT DEL MALALT DE LES ILLES BALEARS)
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
ISLAS CANARIAS
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- AFOL (ASOCIACIÓN DE FAMILIAS ONCOHEMATOLÓGICAS DE LANZAROTE)
- FUNDACIÓN ALEJANDRO DA SILVA
LA RIOJA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
MADRID
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- AEAL (ASOCIACIÓN ESPAÑOLA DE LEUCEMIA Y LINFOMA)
- CRIS CONTRA EL CÁNCER
- FUNDACIÓN LEUCEMIA Y LINFOMA
MURCIA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
NAVARRA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
PAÍS VASCO
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- PAUSOZ-PAUSO. Bilbao
CIUDADES AUTÓNOMAS DE CEUTA Y MELILLAS
- AECC CEUTA (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER)
- AECC MELILLA (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER)
Apoyo y ayuda
Te invitamos también a seguirnos a través de nuestras redes sociales principales (Facebook, Twitter e Instagram) en las que, a menudo, compartimos testimonios de superación.
Si resides en España, también puedes ponerte en contacto con nosotros enviándonos un correo electrónico a imparables@fcarreras.es para que te ayudemos a ponerte en contacto con otras familias que han superado esta enfermedad.
* De acuerdo con la Ley 34/2002 de Servicios de la Sociedad de la Información y el Comercio Electrónico (LSSICE), la Fundación Josep Carreras contra la Leucemia informa que toda la información médica disponible en www.fcarreras.org ha sido revisada y acreditada por el Dr. Enric Carreras Pons, Colegiado nº 9438, Barcelona, Doctor en Medicina y Cirugía, Especialista en Medicina Interna, Especialista en Hematología y Hemoterapia y Consultor senior de la Fundación; y por la Dra. Rocío Parody Porras, Colegiada nº 35205, Barcelona, Doctora en Medicina y Cirugía, Especialista en Hematología y Hemoterapia y adscrita a la Dirección médica del Registro de Donantes de Médula Ósea (REDMO) de la Fundación).
Información revisada en noviembre de 2023.


